Группа в вк некроз – НЕКРОЗ ВИДЕО
НЕКРОЗ ВИДЕО
Количество постов 19 003
Частота постов 39 минут
ER 3.72
74.97% 25.03%
84.82% 15.18%
22.20% подписчиков от 18 до 21
Нет на рекламных биржахborgi.ru
некроз видео Приколы видео смотреть.
…
2 лет назад
УЧЕБНИК 6-е издание, переработанное и дополненное Министерство образования и науки РФ Рекомендовано…
…
2 меc назад
Что такое некроз тканей, причины развития, какие бывают подвиды и как проводится лечение.
…
3 лет назад
(Из архивов Томо-Ньюз).
…
3 лет назад
Патанатомия 2.
…3 лет назад
Врач травматолог-ортопед Банецкий Максим Викторович. Почта: [email protected] / Запись на консультацию по…
…
3 лет назад
В отделение принята активная тактика при лечение острого панкреатита. Первый этап всегда начинается с…
…
1 лет назад
Группа DEEP SUFFERING: https://vk.com/deepsuf Filmed by: https://vk.com/scarletsail_s EXCE$$: https://vk.com/excessdeepsuff Альбом Lovely Noos в 2018.
…
3 лет назад
Ринотомия кот гнойный некроз. Хирург Кутлиматов Айрат Р. Круглосуточная Ветеринарная клиника доктора…
…
3 лет назад
Мышечная слабость, аритмия, судороги в ногах — проверьте, возможна нехватка микроэлементов. Панические…
Панические……
3 лет назад
Городская клиническая больница №68, операции по ОМС.
…
1 лет назад
Под влиянием острого панкреатита в 10% случаев может развиться некроз поджелудочной железы. Клетчатка, кото…
…
5 лет назад
Ветврачи поставили диагноз: Некроз верхнего нёба.
…
1 лет назад
ОТКРЫТЬ ОФИЦИАЛЬНЫЙ САЙТ: https://goo.gl/jJo9w9?52724.
…
3 лет назад
Рана в плохом состоянии после лечения в ветклинике Звирятко (Днепропетровск)
…
9 меc назад
Аваскулярный некроз. Эпидемиология, дифференциальная диагностика, лечение Волков А.В. (Краснодар) Научно-п…
prikoly2016.ru
некроз Лучшее видео смотреть онлайн
2 г. назад
УЧЕБНИК 6-е издание, переработанное и дополненное Министерство образования и науки РФ Рекомендовано. ..
..
3 г. назад
(Из архивов Томо-Ньюз). 13-летнюю девочку из Венесуэлы укусила змея, после чего ей пришлось бороться за свою…
2 мес. назад
Что такое некроз тканей, причины развития, какие бывают подвиды и как проводится лечение.
3 г. назад
Патанатомия 2.
3 г. назад
В отделение принята активная тактика при лечение острого панкреатита. Первый этап всегда начинается с…
3 г. назад
Мышечная слабость, аритмия, судороги в ногах — проверьте, возможна нехватка микроэлементов. Панические…
3 г. назад
Городская клиническая больница №68, операции по ОМС.
3 г. назад
Врач травматолог-ортопед Банецкий Максим Викторович. Почта: [email protected] / Запись на консультацию по…
3 г. назад
Ринотомия кот гнойный некроз. Хирург Кутлиматов Айрат Р. Круглосуточная Ветеринарная клиника доктора…
Хирург Кутлиматов Айрат Р. Круглосуточная Ветеринарная клиника доктора…
1 г. назад
Группа DEEP SUFFERING: https://vk.com/deepsuf Filmed by: https://vk.com/scarletsail_s EXCE$$: https://vk.com/excessdeepsuff Альбом Lovely Noos в 2018.
1 г. назад
Под влиянием острого панкреатита в 10% случаев может развиться некроз поджелудочной железы. Клетчатка, кото…
5 г. назад
Ветврачи поставили диагноз: Некроз верхнего нёба.
1 г. назад
ОТКРЫТЬ ОФИЦИАЛЬНЫЙ САЙТ: https://goo.gl/jJo9w9?52724.
2 г. назад
Сообщество в ВК — https://vk.com/unclejoe_neoncherry Просто мои мысли на тему того, почему «Звездные войны» умерли. #кино…
luchshee-video.ru
НЕКРОЗ ВИДЕО | ФУЛЛЫ
Количество постов 30 999
Частота постов 1 час 37 минут
ER
1.
82.90% 17.10%
 30% подписчиков от 18 до 21
30% подписчиков от 18 до 21Нет на рекламных биржах
Системные васкулиты | Клиническая ревматологическая больница №25
Системные васкулиты – разнородная группа заболевания, в основекоторых лежит воспаление сосудистой стенки. При этом в зависимости от типа пораженного сосуда и характера воспаления, имеет место особенная клиническая симптоматика с поражением разных органов и тканей.
В первую очередь, васкулиты делят на первичные и вторичные.
К вторичным относят то поражение сосудов, которое возникает как
осложнение на фоне активно текущих инфекционных или онкологических заболеваний.
При этом лечение данных форм васкулитов рекомендовано проводить у инфекциониста или онколога до снятия обострения основного процесса. К примеру, часто возникает вторичный васкулит на фоне обострения вирусного гепатита, который
может регрессировать на фоне противовирусной терапии, проводимой инфекционистом. Если успешное лечение основного заболевания не подействовало на проявления васкулита, то тогда необходимо обратиться к ревматологу для дообследования.
Первичным же называют то поражение сосудов, которое происходит как самостоятельный процесс. При этом в случаях, когда имеется вариант изолированного поражения кожного покрова (геморрагическая сыпь, пятна, язвы и т.д.) при отсутствии каких-либо других признаков воспаления, необходимо изначально обратиться к дерматологу, который даст все необходимые рекомендации и, при необходимости, направит Вас на обследование к другим специалистам.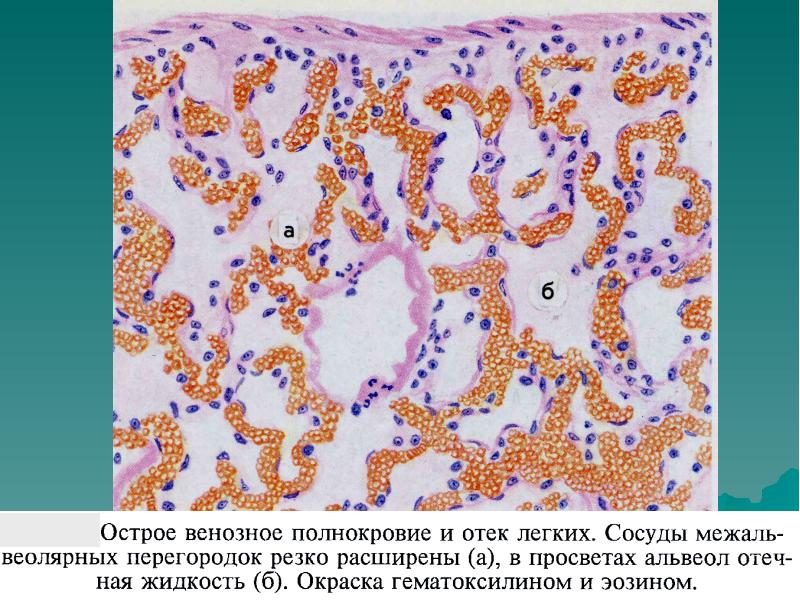
Во всех других случаях проявления системных васкулитов необходимо наблюдение у ревматолога.
Этиология системных васкулитов в настоящее время не ясна, однако предполагаемыми факторами риска являются, в первую очередь, инфекции (вирусные, бактериальные и др.), профессиональные вредности. У большинства васкулитов выявлена генетическая предрасположенность.
В зависимости от калибра пораженного сосуда васкулиты подразделяются на три группы:
1. Васкулиты с преимущественным поражением мелкого калибра (капилляры, артериолы, венулы): гранулематозный полиангиит
2. Васкулиты с преимущественным поражением среднего калибра: болезнь Кавасаки, узелковый полиартериит.
3. Васкулиты с преимущественным поражением сосудов крупного калибра: гигантоклеточный артериит (болезнь Хортона), артериит Такаясу (неспецифический аортоартериит, синдром дуги аорты).
Соответственно, в зависимости от калибра пораженных сосудов, их локализации и типа поражения возникает определенная клиническая картина.
При этом поражение органов и систем может сопровождаться разнообразными симптомами:
— легкие (кашель, одышка, кровохарканье, эпизоды удушья),
— почки (отеки, повышение артериального давления),
— кожа (высыпания, язвы, побеление и посинение пальцев, язвы в области гениталий, гангрена),
— слизистые (язвочки во рту, высыпания)
— опорно-двигательный аппарат (боли и припухания суставов, мышечные боли),
— глаза (покраснения, боли и рези в глазах, потеря зрения),
— ЛОР-органы (выделения из носа и ушей, снижение слуха и обоняния, носовые кровотечения, осиплость голоса, деформация спинки носа),
— нервная система (судороги, головные боли и головокружение, эпилептические припадки, инсульты, изменения чувствительности, нарушение двигательной функции),
— желудочно-кишечный тракт (боли в животе, диарея, кровь в стуле),
— сердечно-сосудистой системы (боли за грудиной, перебои в работе сердца, повышение АД, отсутствие пульса на руках или ногах) и т.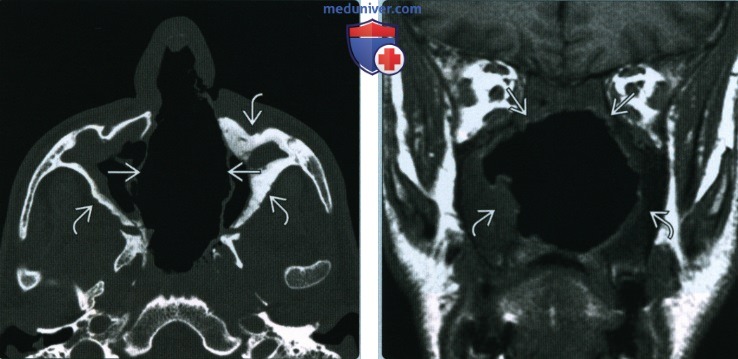 д.
д.
Также часто встречается повышение температуры тела, похудание, общая слабость. Иногда диагностика системных васкулитов занимает длительное время, так как клинические проявления могут медленно развиваться и быть стертыми.
При лабораторном исследовании часто выявляется ускорение СОЭ, повышение С-реактивного белка, фибриногена, возможен лейкоцитоз. По анализам крови и мочи можно выявить поражение почек (чаще повышение белка, эритроцитов и цилиндров в моче; повышение креатинина и мочевины в сыворотке крови, снижение клубочовой фильтрации).
При иммунологическом исследовании крови при некоторых васкулитах (гранулематозный полиангиит,эозинофильный гранулематозный полиангиит, микроскопический полиангиит) выявляются антинейтрофильные цитоплазматические антитела (АНЦА), что значимо помогает в уточнении диагноза.
Также важное значение имеют инструментальные методы обследования (рентгенография, ультразвуковое исследование, эхокардиография и др.).
Для подтверждения диагноза в большинстве случаев (если это выполнимо) проводят биопсию пораженного органа или ткани с последующим гистологическим и иммуногистохимическим исследованиями.
Для лечения системных васкулитов чаще всего используются
глюкокортикостероиды и цитостатики. При этом для достижения ремиссии проводят курсы «классической» пульс-терапии (3 внутривенных инфузии преднизолона по 1000мг и одна инфузия циклофосфана 1000мг), сеансы плазмафереза, инфузии внутривенного иммуноглобулина. В некоторых случаях используются генно-инженерные биологические препараты, которые назначаются при неэффективности стандартного лечения.
Для постановки диагноза системный васкулит консультация ревматолога является обязательной. При этом самолечение может привести к прогрессированию заболевания и серьезным осложнениям, угрожающим жизни.
Пройти консультацию врача-ревматолога для уточнения диагноза и определения дальнейшей тактики ведения Вы можете у нас в «Клинической ревматологической больнице №25»
Подробности о работе врача-ревматолога и процедуру обращения можно уточнить на сайте.
Инородное тело в пищеводе
Вчера мы рассказали вам лишь об одном из таких случаев. Теперь подробнее про инородки конкретно в пищеводе
Теперь подробнее про инородки конкретно в пищеводе
Инородные тела в пищеводе встречаются довольно часто. Во многих случаях инородное тело из пищевода выводится наружу при рвоте и регургитации, или проходит дальше, в желудок и кишечник, но крупные предметы часто застревают и остаются. Чаще всего у собак из пищевода извлекают кости, а также игрушки.
Поскольку исход заболевания зависит от наличия острых краев у застрявшего в пищеводе предмета, а также от времени, которое он там находится, то при подозрении на инородное тело в пищеводе у питомца необходимо немедленно обратиться к ветеринарному врачу!
Признаки наличия инородного тела в пищеводе
Выраженность симптомов зависит от размеров проглоченного предмета и, соответственно, от того, вызывает он полную или частичную обструкцию (закупорку) пищевода.
Во многих случаях владельцы успевают заметить, как их питомец проглатывает инородный предмет. Если же это произошло незаметно для владельца, то признаками, при которых можно заподозрить наличие инородного предмета в пищеводе у собаки (и немедленно обратиться в ветеринарную клинику!) являются:
— регургитация (пассивное, без участия брюшных мышц вытекание проглоченной пищи обратно) и позывы на рвоту;
— отказ от пищи;
— боль при глотании;
— одышка;
— гиперсаливация (слюнотечение).
Следует помнить, что при частичной обструкции пищевода симптомы могут возникать не сразу после проглатывания предмета, а через значительное время.
Для диагностики инородных тел в грудной части пищевода необходимо рентгенографическое исследование. Рентгенконтрастные предметы (кости, монеты) видно на обзорной рентгенографии, для визуализации рентгенпрозрачных инородных тел необходимо рентгенографическое исследование с контрастом.
Эндоскопическое исследование позволяет не только обнаружить инородное тело в пищеводе, но и, чаще всего, сразу извлечь его, а также оценить состояние тканей пищевода.
Лечение при инородном теле в пищеводе
Инородный предмет из пищевода должен быть удален как можно быстрее. Чем дольше инородное тело находится в пищеводе, тем больше повреждается слизистая оболочка пищевода, нарушается ее кровоснабжение, что, в конечном итоге, может привести к некрозу стенки пищевода и его перфорации.
Если это возможно и безопасно, лучше всего удалять инородные тела из пищевода при помощи эндоскопа. Крупные инородные тела, которые невозможно извлечь эндоскопом, проталкиваются в полость желудка и извлекаются при проведении гастротомии (полостная операция с рассечением и последующим ушиванием стенки желудка).
Крупные инородные тела, которые невозможно извлечь эндоскопом, проталкиваются в полость желудка и извлекаются при проведении гастротомии (полостная операция с рассечением и последующим ушиванием стенки желудка).
В крайних случаях прибегают к эзофаготомии – операции по рассечению стенки пищевода. Ее не удается избежать, если стенки пищевода перфорированы, или инородный предмет крупный и с острыми краями.
После извлечения инородного предмета животному назначается голодная диета на 1-2 суток, в дальнейшем – мягкий корм. При значительном повреждении тканей пищевода иногда приходится прибегать к кормлению через гастростому (трубку, установленную в желудок) до заживления пищевода. Также по состоянию назначаются антибиотики, гастропротекторы (сукральфат и др).
Прогноз при своевременном извлечении из пищевода инородного предмета благоприятный.
Но при длительном нахождении инородного тела в пищеводе, при некрозе и перфорации стенки пищевода, после операции по эзофаготомии риск осложнений гораздо выше. Чаще всего таким осложнением является стриктура (сужение) пищевода, а также образование дивертикула, перфорация стенки, образование фистул и т.д.
Чаще всего таким осложнением является стриктура (сужение) пищевода, а также образование дивертикула, перфорация стенки, образование фистул и т.д.
При любом подозрении на проглатывание питомцем инородных предметов необходимо в кратчайшие сроки доставить его в ветеринарную клинику для детального обследования. Самолечение в случае инородного предмета в пищеводе недопустимо, а промедление при оказании помощи может стоить питомцу жизни или навсегда оставить ее инвалидом, требующим трудоемкого ухода.
Способ моделирования асептического некроза головки бедренной кости Текст научной статьи по специальности «Клиническая медицина»
ОРИГИНАЛЬНЫЕ СТАТЬИ |
кальной интраэпителиальной неоплазии 3 степени и рака шейки матки //Фундаментальная и клиническая медицина. 2016. Т. 1, № 2.
С. 51-55.)
5. Artymuk NV, Marochko KV. The prevalence of human papillomavirus infection among female prisoners in Siberia. The Official Journal of the European Society of Contraception and Reproductive Health. Book of Abstracts. The 14th Congress — 2nd Global Conference of the European Society of Contraception and reproductive health Basel, Switzerland 4-7 May, 2016. P. 133.
The prevalence of human papillomavirus infection among female prisoners in Siberia. The Official Journal of the European Society of Contraception and Reproductive Health. Book of Abstracts. The 14th Congress — 2nd Global Conference of the European Society of Contraception and reproductive health Basel, Switzerland 4-7 May, 2016. P. 133.
6. Serov VN, Tverdikova MA, Tjutjunnik VL. Genital HPV infection: the basic principles of treatment. Russkijmedicinskijzhurnal. Mat’iditja. Akus-herstvoiginekologija. 2010; (19): 1170-1174. Russian (Серов В.Н., Твердикова М.А., Тютюнник В.Л. Папилломавирусная инфекция гениталий: основные принципы лечения //РМЖ. Мать и дитя. Акушерство и гинекология. 2010. № 19. С. 1170-1174.)
7. Abramovskikh OS, Telesheva LF, Letyaeva OI, Savochkina AU, Orner IU, Baturina IL, Mezentseva EA. Immunological aspects of pathogenesis of human papillomavirus infection in the female reproductive tract. Immunopathology, Allergology, Infectology. 2012; (2): 95-101. Russian (Абрамовских О.С., Телешева Л.Ф., Летяева О.И., Савочкина А.Ю., Орнер И.Ю., Батурина И.Л., Мезенцева Е.А. Иммунологические аспекты патогенеза папилломавирусной инфекции репродуктивного тракта женщин //Иммунопатология, аллергология, инфектология. 2012. № 2. С. 95-101.)
Immunopathology, Allergology, Infectology. 2012; (2): 95-101. Russian (Абрамовских О.С., Телешева Л.Ф., Летяева О.И., Савочкина А.Ю., Орнер И.Ю., Батурина И.Л., Мезенцева Е.А. Иммунологические аспекты патогенеза папилломавирусной инфекции репродуктивного тракта женщин //Иммунопатология, аллергология, инфектология. 2012. № 2. С. 95-101.)
8. Solovyev AM, Perlamutrov YuN, Korsunskaya IM.State of the immune system of patients with recurrent urogenital infections. Immunopat-hology, Allergology, Infectology. 2013; (4): 49-56. Russian (Соловьев А.М., Перламутров Ю.Н., Корсунская И.М. Состояние иммунной системы у больных рецидивирующими инфекциями урогенитального тракта //Иммунопатология, аллергология, инфектология. 2013. № 4. С. 49-56.)
9. Semenov DM. Immunological abnormalities in women infected with human papilloma virus. Immunopathology, Allergology, Infectology. 2016; (2): 67-73. Russian (Семенов, Д. М. Иммунологические изменения у женщин, инфицированных вирусом папилломы человека //Иммунопатология, аллергология, инфектология. 2016. № 2. С. 67-73.)
М. Иммунологические изменения у женщин, инфицированных вирусом папилломы человека //Иммунопатология, аллергология, инфектология. 2016. № 2. С. 67-73.)
10. Zarochentseva NV, Malinovskaia VV, Torshina ZV. Specific features of immunomodulatory therapy in pregnant women with papillomavirus infection. Russian Bulletin of Obstetrician-Gynecologist. 2014; 14 (3): 57-63. Russian (Зароченцева Н.В., Малиновская В.В., Торшина З.В. Особенности иммунокорригирующей терапии у беременных с папилломавирусной инфекцией //Российский вестник акушера-гинеколога. 2014. Т. 14, № 3. С. 57-63.)
11. Venediktova MG, Dobrokhotova YE. Immunocorrecting drugs in a combination therapy of moderate and severe cervical epithelial dysplasia associated with HPV infection. Effective Pharmacotherapy. Obstetrics and Gynecology. 2015; (25): 38-41. Russian (Венедиктова М.Г., Доброхотова Ю.Э. Иммунокорригирующие препараты в комплексном лечении дисплазии эпителия шейки матки умеренной и тяжелой степени на фоне ВПЧ //Эффективная фармакотерапия. Акушерство и гинекология. 2015. № 25. С. 38-41.)
Акушерство и гинекология. 2015. № 25. С. 38-41.)
12. Petrunin D.D. Using preparations of interferon alpha for the treatment of urogenital infections. AG-info. 2009; (2): 6-12. Russian (Петру-нин Д.Д. Использование препаратов интерферона альфа для лечения урогенитальных инфекций //АГ-инфо. 2009. № 2. С. 6-12.)
13. Prilepskaja V.N., Rogovskaja S.I., Bebneva T.N., Mezhevitinova E.A., Petrunin D.D. The use of interferon drugs in the treatment of squamous cervical intraepithelial lesions of low grade. AG-info. 2008; (3): 15-21. Russian (Прилепская В.Н., Роговская С.И., Бебнева Т.Н., Меже-витинова Е.А., Петрунин Д.Д. Применение препаратов интерферона при лечении плоскоклеточных интраэпителиальных поражений шейки матки низкой степени //АГ-инфо. 2008. № 3. С. 15-21.)
14. Jach R, Basta A, Szczudrawa A. Role of immunomodulatory treatment with Iscador QuS and Intron A of women with CIN1 with concurrent HPV infection. Ginekol Pol. 2003; 74 (9): 729-735.
Ginekol Pol. 2003; 74 (9): 729-735.
15. Vergejchik GI. Features immunotherapy in the treatment of various forms of genital human papillomavirus infection. Prescription. 2011; (6): 126-134. Russian (Вергейчик Г.И. Возможности иммунотерапии в лечении различных форм генитальной папилломавирусной инфекции //Рецепт. 2011. № 6. С. 126-134.)
16. Beljakovskij VN, Al’-Jahiri OV, Al’-Jahiri AK. The process of elimination endovaginal interferon in the treatment of human papillomavirus infection. Problems of health and environment. 2010; 1 (23): 139-142. Russian (Беляковский В.Н., Аль-Яхири О.В., Аль-Яхири А.К. Способ элиминационной эндовагинальной интерферонотерапии в лечении папилломавирусной инфекции //Проблемы здоровья и экологии. 2010. № 1 (23). С. 139-142.)
17. Zuykova IN, Shulzhenko AYe. Persistent human papillomavirus infection: cytokine dysbalance and treatment strategies. Effective Pharmacotherapy. Obstetrics and Gynecology. 2013; 2 (18): 54-61. Russian (Зуйкова И.Н., Шульженко А.Е. Персистирующая папилломавирусная инфекция: ци-токиновый дисбаланс и подходы к терапии //Эффективная фармакотерапия. Акушерство и гинекология. 2013. Т. 2, № 18. С. 54-61.)
Effective Pharmacotherapy. Obstetrics and Gynecology. 2013; 2 (18): 54-61. Russian (Зуйкова И.Н., Шульженко А.Е. Персистирующая папилломавирусная инфекция: ци-токиновый дисбаланс и подходы к терапии //Эффективная фармакотерапия. Акушерство и гинекология. 2013. Т. 2, № 18. С. 54-61.)
Статья поступила в редакцию 20.10.2016 г.
Слизовский Г.В., Кужеливский И.И., Ситко Л.А., Бочмага Я.Я.
Сибирский государственный медицинский университет,
г. Томск
Омский государственный медицинский университет,
г. Омск
СПОСОБ МОДЕЛИРОВАНИЯ АСЕПТИЧЕСКОГО НЕКРОЗА ГОЛОВКИ БЕДРЕННОЙ КОСТИ
Остеохондропатия головки бедренной кости является важной медицинской и социальной проблемой вследствие высокой стоимости лечения и риска инвалидизации. Для исследования данной патологии и апробации новых методов лечения необходимо создание простой и надежной биологической модели. Существующие методики моделирования трудоемки, сопряжены с высоким риском осложнений и причиняют страдания лабораторным животным. Также недостатком существующих моделей является неполное воспроизведение патогенеза остеохондропатии головки бедренной кости.
Для исследования данной патологии и апробации новых методов лечения необходимо создание простой и надежной биологической модели. Существующие методики моделирования трудоемки, сопряжены с высоким риском осложнений и причиняют страдания лабораторным животным. Также недостатком существующих моделей является неполное воспроизведение патогенеза остеохондропатии головки бедренной кости.
Цель исследования — разработка технически простого, надежного, минимально инвазивного способа получения асептического некроза головки бедренной кости на лабораторных животных.
Материал и методы. С целью симуляции двух ключевых звеньев патогенеза (сосудистого и нагрузочного) проводится введение в ткани тазобедренного сустава 0,5 % раствора адреналина в сочетании с физическими нагрузками. КЛЮЧЕВЫЕ СЛОВА: остеохондропатия; болезнь Легг-Кальве-Пертеса; биологическая модель; некроз головки бедренной кости.
с/^и^Ьяв^^ассе №1(68) 2017
■ СПОСОБ МОДЕЛИРОВАНИЯ АСЕПТИЧЕСКОГО НЕКРОЗА ГОЛОВКИ БЕДРЕННОЙ КОСТИ
Slizovskiy G. V., Kuzhelivskiy I.I., Sitko L.A., Bochmaga Ya.Ya.
V., Kuzhelivskiy I.I., Sitko L.A., Bochmaga Ya.Ya.
Siberian State Medical University, Tomsk Omsk State Medical University, Omsk
A METHOD OF MODELING ASEPTIC NECROSIS OF THE FEMORAL HEAD
Osteochondropathy of the femoral head is an important medical and social problem in consequence of the high cost of treatment and the risk of disability. To study this pathology and approbation of new methods of treatment it is necessary to create a simple and reliable biological model. Existing methods of modeling are time-consuming, caused with high risk of complications and caused suffering to lab animals. The drawback of existing models is a partial reproduction of the pathogenesis of osteochondropathy of the femoral head.
The purpose of the study — the development of technically simple, reliable, minimally invasive way of getting aseptic necrosis of the femoral head in laboratory animals.
Material and methods. To simulate two key components of pathogenesis — vascular and load, is the introduction into the tissues of the hip joint of a 0,5 % solution of epinephrine in combination with physical load. KEY WORDS: osteochondropathy; the disease Legge-Calve-Perthes; the biological model;
femoral head osteonecrosis.
Одно из лидирующих мест среди заболеваний опорно-двигательной системы у детей, ведущих к инвалидизации и социальной дезадаптации, занимает остеохондропатия головки бедренной кости. Данное заболевание имеет высокую медицинскую и социальную значимость, так как высоко распространено, требует длительного и дорогостоящего лечения, часто приводит к наступлению инвалидности в работоспособном возрасте [1]. Для изучения данной патологии и апробации новых методик лечения необходима биологическая модель. Наиболее актуально создание модели асептического некроза головки бедренной кости (АНГБК), так как именно подобный характер поражения наиболее влияет на качество жизни больных.
В ходе изучения литературы были выявлены различные способы моделирования АНБГК. Найденные способы можно разделить на два типа — это инва-зивные способы (оперативные вмешательства) и не-инвазивные (манипуляции).
Оперативные способы:
В 2002 году группа исследователей под руководством M. Conzemius предложила сочетать перевязку питающих сосудов и воздействие жидким азотом. Новизна предложения заключается в использовании страусов эму в качестве подопытных, так как они соизмеримы с человеком по массе, передвигаются на двух ногах и строение бедренной кости схоже с таковым у человека. Данная методика требует огромных материальных затрат и имеет все те же минусы, что и последующие две [1].
В том же 2002 году Kim и Su индуцировали осте-онекроз головки бедренной кости у поросят, нарушая кровоснабжение, накладывая нерассасывающуюся лигатуру на шейку бедренной кости [2]. Минусами являются инвазивность и недостаточное воспроизведение модели патогенеза.
Минусами являются инвазивность и недостаточное воспроизведение модели патогенеза.
Коллектив авторов под руководством проф. И.В. Киргизова в 2004 году предложил создать мо-
Корреспонденцию адресовать:
КУЖЕЛИВСКИЙ Иван Иванович, 636027, г. Томск, ул. Ленская, д. 14, кв. 130. Тел.: +7-962-778-87-02. E-mail: [email protected]
дель остеохондропатии головки бедренной кости путем повышения внутрикостного давления посредством стерильного хомута из нержавеющей стали, наложенного вокруг бедренной кости. Главный недостаток метода — техническая сложность и высокая ин-вазивность [3, 4].
Татьянченко В.К. и соавт. предложили для моделирования асептического некроза головки бедренной кости вдувать тальк в полость сустава и поднад-костнично вводить препарат каменноугольной смолы. Главная ценность метода — возможность создания определенной стадии АНГБК в эксперименте. Риск развития воспалительных осложнений при данной методике остается высоким [5].
Главная ценность метода — возможность создания определенной стадии АНГБК в эксперименте. Риск развития воспалительных осложнений при данной методике остается высоким [5].
Коллектив авторов под руководством Расуло-ва Р.М. в 2009 году опубликовали способ, включающий травмирующее воздействие путем поэтапного вскрытия тазобедренного сустава, кругового пересечения капсулы и круглой связки тазобедренного сустава, циркулярное пересечение шейки с удалением надкостницы по всему периметру шейки. Данный метод имеет высокую надежность, равно как и высокую хирургическую сложность, и ёмкость [6].
Консервативные способы:
Ряд авторов предлагает способы ишемизации путем создания условий нарушения кровоснабжения питающих головку сосудов.
Пожарский В.П. и соавт. в 2007 году вводили в исследуемый эпифиз бедренной кости 1 мл смеси, состоящей из равных частей 10 %-ного хлористого кальция и 96 % этилового спирта, что со слов авторов обеспечило воспроизведение адекватной модели асептического некроза костной ткани эпифиза [7].
В 2006 году Бойко А.С. описал патогенетически обоснованный способ формирования модели АНГБК, заключающийся во введении в субэпифизарную зону бедренной кости экспериментального животного тромбовара, обеспечивающего развитие локальной гиперкоагуляции с нарушением венозного оттока из проксимального эпиметафиза бедра [8].
Отдельно стоит рассмотреть предложения авторов по введению раствора адреналина в параарти-кулярные ткани исследуемого сустава экспериментального животного. В 2006 году группа авторов под руководством доктора медицинских наук Нетыль-
ОРИГИНАЛЬНЫЕ СТАТЬИ |
ко Г.И. опубликовала способ воспроизведения модели сегментарного остеонекроза мыщелков коленного сустава у крыс. Способ включает ежедневное параартикулярное введение адреналина животному с возрастным остеопорозом и ренальной остеодистро-фией. При этом вводят 0,2 мл 0,1 % раствора адреналина в течение 6 недель, два раза в неделю внутрисус-тавно под надколенник — 0,12 мг метилпреднизолона. Модель позволяет создать полиэтиологичный экспериментальный процесс, основанный на нарушении микроциркуляции и венозном оттоке проксимального отдела бедренной кости [9]. Данная модель сложна в воспроизведении, так как в эксперименте необходимо участие возрастных животных и существуют хирургические требования относительно ренальной дистрофии.
При этом вводят 0,2 мл 0,1 % раствора адреналина в течение 6 недель, два раза в неделю внутрисус-тавно под надколенник — 0,12 мг метилпреднизолона. Модель позволяет создать полиэтиологичный экспериментальный процесс, основанный на нарушении микроциркуляции и венозном оттоке проксимального отдела бедренной кости [9]. Данная модель сложна в воспроизведении, так как в эксперименте необходимо участие возрастных животных и существуют хирургические требования относительно ренальной дистрофии.
В литературе широко представлен способ моделирования асептического некроза проксимального эпифиза бедренной кости, предложенный С.С. Бе-ренштейном. Для создания зоны хронической ишемии с последующим развитием остеонекроза головки бедренной кости у кроликов ежедневно, каждые 6 часов в течение 20-30 дней в параартикулярные ткани вводится 0,1-0,3 мл 0,1 % адреналина [10]. Явными недостатками метода являются: сложность технического исполнения ввиду частого введения, и монопатогенетическое воздействие — только на сосудистое звено гомеостаза.
Данные анализа теоретических и экспериментальных работ по созданию подобной модели позволили сформировать требования к разрабатываемой методике моделирования, которая должна быть минимально инвазивна, легко исполнима, надежна, и не наносить страдания животному.
Цель исследования — разработка способа получения асептического некроза головки бедренной кости на лабораторных животных (кроликах) в эксперименте. Данная методика должна воспроизводить основные звенья патогенеза АНГБК и соответствовать поставленным требованиям.
МЕТОДЫ
В предложенном способе для моделирования выбраны два ключевых звена патогенеза — сосудистое
и нагрузочное. Общеизвестно, что остеохондропатия головки бедренной кости у детей развивается вследствие хронической ишемизации (сосудистое звено) и избыточной физической нагрузки при росте и созревании ребенка (нагрузочное звено).
Воздействие на сосудистое звено патогенеза обеспечивается посредством введения в ткани тазобедренного сустава 0,1 % Адреналина (Эпинефрин) в дозировке 0,5 мл ежедневно в течение 1 месяца. С 15-х суток после введения, при появлении косвенных признаков ишемизации в проекции тазобедренного сустава (выпадение шерсти, шелушение шкуры в области введения препарата) начинается ежедневное воздействие на нагрузочное звено патогенеза. Воздействие заключается в полном сгибании с последующим разгибанием исследуемой конечности, что создает давление на головку тазобедренного сустава и прогрессирование процессов АНГБК в условиях создавшейся регионарной ишемизации тазобедренного сустава. Нагрузки проводятся ежедневно, 10 раз по 3 повторения в течение 15 суток. На рентгенограмме тазобедренных суставов лабораторного животного через 30 суток выявлено гомогенизированное затемнение правой головки бедра в виде очагов остеонек-
Рисунок
Обзорная рентгенография тазобедренных суставов на 30-е сутки введения препарата. Исследуемый сустав.
Исследуемый сустав.
Стрелкой показана линия импрессионного перелома
Сведения об авторах:
СЛИЗОВСКИЙ Григорий Владимирович, канд. мед. наук, доцент, зав. кафедрой детских хирургических болезней, ФГБОУ ВО СибГМУ Минздрава России, г. Томск, Россия.
КУЖЕЛИВСКИЙ Иван Иванович, канд. мед. наук, доцент, кафедра детских хирургических болезней, ФГБОУ ВО СибГМУ Минздрава России, г. Томск, Россия. E-mail: [email protected]
СИТКО Леонид Александрович, доктор мед. наук, профессор, кафедра детской хирургии, ФГБОУ ВО ОмГМУ Минздрава России, г. Омск, Россия. БОЧМАГА Ян Янович, ординатор, кафедра детских хирургических болезней, ФГБОУ ВО СибГМУ Минздрава России, г. Томск, Россия.
Information about authors:
SLIZOVSKIY Grigoriy Vladimirovich, candidate of medical sciences, head of the chair of paediatric surgical diseases, Siberian State Medical University, Tomsk, Russia. узбассе №1(68) 2017
узбассе №1(68) 2017
■ СПОСОБ МОДЕЛИРОВАНИЯ АСЕПТИЧЕСКОГО НЕКРОЗА ГОЛОВКИ БЕДРЕННОЙ КОСТИ
роза и остеопороза губчатого вещества, характерных для начальной стадии рентгенологических проявлений асептического некроза головки бедренной кости (рис.). Отмечается нарушение целостности костной ткани по типу импрессионного перелома, что характерно для 2 стадии болезни. Контралатеральная головка обычной формы и структуры: прослеживаются трабекулярный рисунок, суставная щель без патологических изменений.
ЗАКЛЮЧЕНИЕ
В результате экспериментального исследования получена модель АНГБК. Предложенный способ легко исполним, минимально инвазивен, высоко надежен, и позволяет воздействовать на два главных звена патогенеза АНГБК, что обеспечивает надёжное формирование модели остеонекроза у экспериментального животного.
ЛИТЕРАТУРА / REFERENCES:
1. Conzemius MG, Brown TD, Zhang Y, Robinson RA. A new animal model of femoral head osteonecrosis: one that progresses to human-like mechanical failure. Journal of Orthopaedic Research. 2002; (20): 303-309.
2. Kim HK, Su PH. Development of flattening and apparent fragmentation following ischemic necrosis of the capital femoral epiphysis in a piglet model. J. Bone Joint Surg Am. 2002; 84 (8): 1329-1334.
3. Kirgizov IV, Gorbunov NP, Kirpichev SV et al. Method of creating a model osteochondropathy of the femoral head. RU Patent No. 2229167 from 18.10.2004. Russian (Киргизов И.В., Горбунов Н.С., Кирпичев С.В. и соавт. Способ создания модели остеохондропатии головки бедренной кости. Патент РФ № 2229167 от 18.10.2004.)
4. Kirpichev SV. Influence of the value of intraosseous pressure in the femoral head on the formation and choice of surgical treatment of Per-thes disease: abstract dis. cand. of medical sciences. Krasnoyarsk, 2008. 26 p. Russian (Кирпичев С.В. Влияние величины внутрикостно-го давления в головке бедренной кости на формирование и выбор хирургического лечения болезни Пертеса: автореф. дис. … канд. мед. наук, Красноярск, 2008. 26 c.)
Kirpichev SV. Influence of the value of intraosseous pressure in the femoral head on the formation and choice of surgical treatment of Per-thes disease: abstract dis. cand. of medical sciences. Krasnoyarsk, 2008. 26 p. Russian (Кирпичев С.В. Влияние величины внутрикостно-го давления в головке бедренной кости на формирование и выбор хирургического лечения болезни Пертеса: автореф. дис. … канд. мед. наук, Красноярск, 2008. 26 c.)
5. Tatianchenko VK, Ovsyannikov AV, Sikilinda VD et al. Method of modeling aseptic femoral head osteonecrosis. RU Patent No. 2069015 from 10.11.1996. Russian (Татьянченко В.К., Овсянников А.В., Сикилинда В.Д. и соавт. «Способ моделирования асептического некроза головки бедренной кости». Патент РФ № 2069015 от 10.11.1996.)
6. Rasulov RM, Kornilov NV, Bolshakov OP. A method of modeling aseptic femoral head necrosis in laboratory animals. RU Patent No. 2354313 from 10. 05.09. Russian (Расулов Р.М., Корнилов Н.В., Большаков О.П. Способ моделирования асептического некроза головки бедренной кости на лабораторных животных. Патент РФ № 2354313 от 10.05.09.)
05.09. Russian (Расулов Р.М., Корнилов Н.В., Большаков О.П. Способ моделирования асептического некроза головки бедренной кости на лабораторных животных. Патент РФ № 2354313 от 10.05.09.)
7. Pozharsky VP, Egorova SA, Egorov NA et al. Method of modeling the epiphyseal avascular necrosis in the experiment. RU Patent No. 2300812 from 10.06.07. Russian (Пожарский В.П., Егорова С.А., Егоров Н.А. и соавт. Способ моделирования эпифизарного асептического некроза в эксперименте. Патент РФ № 2300812 от 10.06.07.)
8. Boyko AS. Comprehensive treatment of the disease Legg-calve-Perthes in children: abstract dis. cand. of medical sciences. Rostov-na-donu, 2006. 24 p. Russian (Бойко А.С. Комплексное лечение болезни Легг-Кальве-Пертеса у детей: автореф. дис. … канд. мед. наук. Ростов-на-Дону, 2006. 24 с.)
9. Netyl’ko GI, Bozhko AM, Zaitsev MYu et al. Method of creating a model of osteoporosis in the rabbit in the experiment. RU Patent No. 2480843 from 27.04.2013. Russian (Нетылько Г.И., Божко А.М., Зайцева М.Ю. и соавт. Способ создания модели остеопороза у кролика в эксперименте. Патент РФ № 2480843 от 27.04.2013.)
Method of creating a model of osteoporosis in the rabbit in the experiment. RU Patent No. 2480843 from 27.04.2013. Russian (Нетылько Г.И., Божко А.М., Зайцева М.Ю. и соавт. Способ создания модели остеопороза у кролика в эксперименте. Патент РФ № 2480843 от 27.04.2013.)
10. Berenstein SS. Method of modeling aseptic femoral head osteonecrosis. RF Patent No. 2009547 from 15.03.1994. Russian (Беренштейн С.С. Способ моделирования асептического некроза головки бедренной кости. Патент РФ № 2009547 от 15.03.1994.)
Статья поступила в редакцию 16.02.2017 г.
Цой Е.Г., Игишева Л.Н., Куренкова О.В., Максимов С.А., Казакова Л.М.
Кемеровский государственный медицинский университет, Научно-исследовательский институт комплексных проблем сердечно-сосудистых заболеваний,
г. Кемерово
Кемерово
КОМПЛЕКСНАЯ ОЦЕНКА КЛИНИКО-ИНСТРУМЕНТАЛЬНЫХ ДАННЫХ В ПРОГНОЗИРОВАНИИ РИСКА ЛЕТАЛЬНОГО ИСХОДА У НОВОРОЖДЕННЫХ С ВРОЖДЕННЫМИ ПОРОКАМИ СЕРДЦА
Вопросы оптимизации принятия решения в тактических вопросах ведения новорожденных с критическими врожденными пороками сердца требуют решения.
Цель — создание прогностической модели высокого риска летального исхода у новорожденных с ВПС в неонатальном периоде, апробация полученной модели на практике.
Материалы и методы. Проведен анализ клинико-инструментальных данных, полученных у 98 новорожденных с критическими ВПС на третьи сутки жизни. Были определены 45 параметров из пула клинико-инструментальных данных, каждый из которых являлся предиктором летального исхода у данной категории пациентов. С помощью статистического метода «деревья классификации» создана модель прогнозирования риска летального исхода. Данный алгоритм был апробирован на 23 новорожденных с ВПС.
Данный алгоритм был апробирован на 23 новорожденных с ВПС.
Асептический некроз тазобедренного сустава: симптомы, стадии, лечение
Тазобедренный сустав – один из самых важных в опорно-двигательной системе. Удерживая вес всего тела, сустав выдерживает огромные перегрузки.
Так выглядит заболевание.
Он представлен шаровидной формой и позволяет использовать все оси движения: аддукцию и абдукцию (сагиттальная ось), сгибание и разгибание (фронтальная ось), пронацию и супинацию (вертикальная ось). Из-за своей подвижности сустав часто повреждается.
Строение тазобедренного сустава
Одним из наиболее опасных повреждений является аваскулярный некроз головки бедренной кости (АНГБК). Он представляет собой следствие грубого нарушения локальной микроциркуляции с развитием ишемии и некротизацией компонентов костного мозга головки бедренной кости. ДДИ становятся следствием перенесенных операций на тазобедренном суставе, травм в анамнезе, перенесенного остеомиелита бедренной кости, развитием эпифизарной и/или спондилоэпифизарной дисплазии.
Перечислим несколько причин расстройства сосудистого русла, ведущих к некрозу:
- повторные инфаркты на фоне тромбоза артерий;
- длительная недостаточность артериального кровоснабжения сустава;
- венозный стаз;
- сочетанное нарушение артериально-венозной сети.
В качестве факторов, провоцирующих такую ситуацию, указываются: врожденная гипоплазия сосудов тазобедренного сустава, нарушение нейрогуморальных механизмов регуляции, недостаточная васкуляризация головки бедра, связанная с анатомической и функциональной незрелостью сосудистой сети.
Кровоснабжение тазобедренного сустава
Нарушение питания костных компонентов тазобедренного сустава — распространения причина появления некротических изменений.
Симптомы и отличия от коксартроза
Симптоматика АНГБК определяется этапностью патологии. Начало отмечается бессимптомностью или незначительными болями без видимой причины. При этом сохраняется нормальный объем движения в суставе, болевые ощущения отмечаются при ротации бедра внутрь.
Прогрессирование болезни выражено приступообразными, тяжелыми болями. Такой симптом может свидетельствовать о наличии коллапса или перелома головки бедра, присущих завершающему этапу дегенеративных изменений. Они ведут к снижению объема движения и наличию постоянного болевого синдрома, крепитации и нестабильности головки бедренной кости.
Клиническая симптоматика АНГБК схожа с классической картиной коксартроза:
- боль в паху, которая проходит по переднебоковой поверхности бедра и иррадиирует в коленный сустав. Нагрузка эти ощущения только усиливает, с переходом боли в поясничную область. Они беспокоят человека всегда, даже ночами;
- объем движений в пораженном суставе заметно ограничен. Таким людям нужна помощь в самообслуживании;
- выраженная хромота со стороны больной ноги при ходьбе;
- быстропрогрессирующая гипотрофия мышечного каркаса бедра пораженной стороны;
- укорочение бедра.
Некроз правого тазобедренного сустава
Риск развития асептического некроза вследствие травмы
Одной из основных причин развития АНГБК являются переломы головки или шейки бедренной кости. Наибольший риск несет трансэпифизарный перелом (нарушение кровоснабжения проксимального фрагмента до 97,6%), субэпифизарный перелом (нарушение кровоснабжения проксимальных отделов головки до 97,4%), субкапитальный перелом (нарушение кровоснабжения до 92%).
Выделяют несколько разновидностей переломов:
Тип 1: абдукционный, субкапитальный, неполный перелом без смещения. Происходит он вследствие действия отводящих натяжений. Шейка и диафиз бедра при переломе направлены в сторону головки. Костные фрагменты крепко вклинены, и линия поверхности перелома приближена к горизонтальной. Нарушение кровоснабжения минимальные (до 10,2%). Прогноз на выздоровление хороший.
Слева-направо: субкапитальный, трансцервикальный, базисцервикальный переломы.
Тип 2: аддукционный, субкапитальный, полный перелом без смещения. Перелом расположен в вертикальной плоскости, проходит через шейку бедра. Трабекулы и нижний корковый слой разорваны, без смещения. Микроциркуляция нарушена на 23,6%. Прогноз благоприятный.
Тип 3: аддукционный перелом с неполным смещением костных структур. Он характерен варусной деформацией шейки бедра, но фрагменты остаются соединенными за счет задне-нижнего блока. Дистальный костный фрагмент – в положении наружной ротации и отведения с углом, открытым кпереди. Имеется оскольчатый перелом задней поверхности шейки. Трабекулы и нижний кортикальный слой разорваны. Нарушение васкуляризации достигает 42,8%. Риск развития асептического некроза.
Тип 4: аддукционный перелом с полным смещением. Головка лишается всех связей с синовиальной оболочкой капсулы, в результате чего фрагмент становится свободным. Нарушение кровоснабжения максимальное (54,4%). Риск образования асептического некроза повышенный.
Резюмируем: в случае потенциальной травмы тазобедренного сустава – необходимо обратиться в ближайший травмпункт и сделать рентгенограмму. Ранняя диагностика способна спасти сустав от разрушения и сохранить высокое качество жизни!
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнееДиагностика
Ассоциация по изучению кровоснабжения костной ткани (Association Research Circulation Osseous) выделяет 4 стадии:
- Изменения в суставе на рентгенограмме отсутствуют.
- Демаркационный склероз головки бедренной кости без коллапса.
- На рентгеновских снимках заметен коллапс: IIIA – коллапс < 3 мм; IIIB – коллапс > 3 мм.
- Дегенеративные изменения сустава.
Стадии АНГКБ по ARCO
Однако в России больше распространена классификация по пяти стадиям:
- рентгенологические признаки отсутствуют. На гистологическом препарате видны признаки некроза губчатого вещества головки и структур костного мозга. Клинически выражается ноющей болью и скованностью в суставе, нарастающей мышечной слабостью.
- множественные импрессионные переломы. На фоне некроза происходит множество микроскопических переломов. На рентгенограмме видно гомогенное затемнение бедренной кости, снижена ее высота, поверхности головки местами в виде уплотненных фасеток, суставная щель расширена. Данные МРТ исследования определяют некротический дефект в головке.
- образование секвестра. Суставная головка уплощена и имеет вид бесструктурных изолированных фрагментов с разной формой и размерами. Шейка кости укорачивается и утолщается, суставная щель расширяется еще больше.
- репаративная. Восстанавливается губчатое вещество головки бедренной кости. На рентгене секвестроподобных зон не заметно, тень головки обрисовывается, но с закругленными кистовидными просветлениями.
- вторичный деформирующий артроз. Начинает прослеживаться костная структура бедренной кости, в значительной степени измененная, конгруэнтность суставных поверхностей нарушена.
Болезнь в динамике.
Важно: коллапс головки бедренной кости происходит за невероятно короткий промежуток времени – 5 месяцев.
Исследование кровообращения головки бедренной кости
Применяют лазерную доплеровскую флоуметрию и микросенсорные преобразователи внутрикостного давления. Гистологическое исследование позволяет диагностировать болезнь, дифференцировать ее с другими патологиями и определять патогенетические пути развития процесса.
При прогрессировании заболевания структура кости подвергается изменению. В субхондриальной зоне и зоне некроза повышается активность остеокластов, а в зоне склероза наоборот растет активность остеобластов.
При АНГБК лабораторные показатели, такие как протромбиновое время, АЧТВ (активированное частичное тромбопластиновое время), бывают в норме. Однако в сравнении пациентов при нетравматическом некрозе и здоровых добровольцев выявлены значимые отклонения концентрации факторов свертывания в плазме крови.
У людей с АНГБК снижен уровень грелина, повышен уровень фактора Виллебранда, ингибитора активатора плазминогена-1 (PAI-1), С-реактивного белка, что свидетельствует о вовлечении этих факторов в механизм патогенеза.
Использование определенных лабораторных показателей, как маркеров, для диагностики АНГБК, является перспективным методом.
Лечение
Для каждой стадии по ARCO определена продолжительность течения каждого из них. Для I степени и II степени — до 6 месяцев, III – 3-6 месяцев и мгновенным переходом в IV стадию.
Раннее начало лечения, пока из симптомов выявляется только незначительный дискомфорт в околосуставной области с иррадиацией в область паха и коленный сустав – чрезвычайно важно.
Задачи в период лечения:
- Для пациентов, в анамнезе которых были травмы, интоксикации, находящиеся в группе риска (прием глюкокортикоидов, цитостатиков), использовать диагностический алгоритм АНГБК на ранних стадиях. Он включает ранние клинические проявления, информационный анализ кардиосигналов по системе «Скринфакс», МРТ/КТ, рентгенографию, лабораторные анализы маркеров метаболизма костной ткани, сцинтиграфию, рентгеновскую/ультразвуковую денситометрию.
- При помощи безоперационного метода лечения добиться улучшения обменных процессов в очаге поражения, регенерации элементов бедренной кости и восстановить функцию самого сустава.
С учетом того, что АНГБК – мультифакторная патология, необходимо использовать комплексный подход в диагностике, лечении и реабилитации, направленные на восстановление:
- оптимального функционирования всех систем и органов;
- микроциркуляторгого русла и показателей гемокоагуляции;
- нейрорегуляторных факторов;
- иммунных реакций;
- миодискоординатных процессов и биомеханики суставов.
Лечение стадий 1-2
Представляется наиболее эффективным для благоприятного прогноза. Самое главное условие успешного лечения – строгое соблюдение режима. Следует отказаться от вредных привычек (алкоголь и курение), избегать перегрузки и переохлаждения пораженного сустава.
Терапия направлена по нескольким направлениям: прием медикаментов, физиотерапия и ЛФК.
Препараты. При асептическом некрозе назначаются следующие группы лекарственных средств:
- Ингибиторы костной резорбции (бисфосфонаты). Они замедляют разрушение костной ткани, мешают сдавлению и деформации головки бедренной кости.
- Препараты кальция и витамина D. В виде активных форм они облегчают образование костных структур и их минерализацию. Доза подбирается индивидуально.
- Дополнительные источники минералов и фосфатов (оссеин-гидроксиапатит).
- Так как при АНГБК изменяются факторы свертывания крови, обязательно назначаются антиагрегантные препараты (курантил, дипиридамол, ксантинол).
- Нестероидные противовоспалительные препараты (НПВП). Обладают обезболивающим и противовоспалительным эффектом. Наиболее часто назначают препараты – ибупрофен, кетопрофен, диклофенак и их аналоги.
- Миорелаксанты для снятия мышечного напряжения вокруг сустава.
- Поливитаминные комплексы, хондропротекторы.
Физиотерапия. Основная задача – простимулировать кровоток в тканях и запустить/ускорить регенераторные процессы.
- а) гипербарическая оксигенация. Пациента помещают в барокамеру, где на него действует воздух, обогащенный кислородом, в условиях повышенного давления. Такая процедура улучшает кислородное питание поврежденного участка.
- б) ударно-волновая терапия (УВТ). Представляет собой действие звуковой волны. Производится точечно, непременно на место повреждения. Она эффективно воздействует на патологические ткани, мешающие заживлению больных суставов (кристаллы кальция или спайки). УВТ улучшает кровоснабжение обрабатываемой области и тем усиливает репаративный эффект.
- в) миостимуляция. Позволяет восстановить мышечный тонус при развивающейся гипотрофии, что часто встречается при АНГБК. Стимуляция снимает спазм окружающих сустав мышечных волокон и ускоряет локальный кровоток.
Лечебная физкультура
Начальный этап – разгрузка пораженного сустава. В этом случае пациенту подбираются костыли, ходьба на которых может занять до года.
Если после терапии болевые ощущения уменьшились, и маркеры костного обмена нормализовались – через 2-3 месяца костыли отменяют. Но не стоит торопиться. Разгрузка сустава позволит снять боль и предупредить дальнейшее разрушение головки бедренной кости. Щадящий режим ускоряет заживление, оно проходит быстрее и легче.
С другой стороны, пациенту необходимо ЛФК. Специальный набор упражнений позволит уменьшить боль и отечность сустава, увеличить его подвижность. Физические упражнения разработают не только сустав, но и окружающие его мышцы, предупреждая развитие гипотрофии.
Пациентам с ожирением рекомендуется сочетать упражнения со специально подобранной диетой. Такое сочетание позволит добиться лучших результатов.
Особенно следует подчеркнуть важность лечебной физкультуры на этапе реабилитации. Она поможет не только разработать прооперированный/замененный сустав, но и не допустить его нестабильность.
Лечение 3-4 стадий некроза
Если сустав уже перешел в эти стадии, то процесс разрушения головки бедра уже начался. ЛФК и физиотерапия остаются в том же ключе, что и при начальных стадиях, а медикаментозная терапия претерпевает изменения. Это связано с выраженным болевым синдромом, который пациенты уже не в силах терпеть. Назначают более сильные обезболивающие (диклофенак, трамадол).
Лечебное воздействие дополняют внутрисуставными инъекциями гиалуроновой кислоты и введение богатой тромбоцитами плазмы.
Гиалуроновая кислота – важный компонент синовиальной жидкости. Подобные инъекции улучшают амортизацию конгруэнтных поверхностей, облегчают их скольжение относительно друг друга.
PRP.
PRP-терапия (введение богатой тромбоцитами плазмы) активизирует процессы заживления. Это молодое, но перспективное направление. Под действием тромбоцитов усиливается выработка коллагена (основной «строительный материал» хрящевой, соединительной и костной ткани). Происходит интеграция остеобластов, помогающих строить новую ткань, улучшается микроциркуляция за счет образования новых сосудов.
Важно: несмотря на широту возможностей современной медицины, консервативной лечение эффективно только на ранних стадиях. При первых признаках разрушения головки сустав восстановлению не подлежит.
В этой ситуации будет приниматься решение о хирургическом вмешательстве. Основные сочетания групп оперативных методик [14]:
- межвертельная корригирующая остеотомия;
- моделирование головки бедренной кости, в том числе с межвертельной корригирующей остеотомией;
- моделирование головки бедренной кости с аутопластикой, в том числе с межвертельной корригирующей остеотомией;
- субхондральная аутопластика головки бедренной кости, в том числе с межвертельной корригирующей остеотомией;
- сегментарная аутопластика головки бедренной кости, в том числе с межвертельной корригирующей остеотомией;
- реконструкция тазовых компонентов, а именно: остеотомия таза по Хиари, в том числе с межвертельной корригирующей остеотомией, надвертлужная ацетабулопластика, в том числе с межвертельной корригирующей остеотомией.
Ни одна операция не гарантирует полноценного выздоровления. Они уменьшают деструктивные процессы внутри сустава и снижают риск развития вторичного коксартроза.
Если не лечить
Асептический некроз головки тазобедренного сустава – тяжелая патология, которая сама не разрешится. Если оставить ситуацию без должного внимания, заболевание может привести к инвалидизации. В одном случае может развиться вторичный коксартроз, требующий замены сустава на протез (эндопротезирование тазобедренного сустава). Во время операции удаляется головка тазобедренного сустава вместе с частью бедренной кости и на их место ставится протез.
Замена сустава позволяет рассчитывать на благоприятный прогноз. Протез позволяет полностью восстановить утраченные функции.
Другим исходом заболевания может стать анкилоз – полная неподвижность в суставе. Происходит полная дегенерация хрящевого покрова суставных поверхностей с разрастанием соединительной фиброзной или костной ткани.
Инвалидность
АНГКБ сказывается на всех сферах жизни: здоровье, работоспособности, социализации. При длительном сроке заболевания на разных этапах консервативного лечения, пациенты были вынуждены сменить деятельность с повышенной физической активностью. Они выбирают профессии, не требующие длительного пребывания на «ногах», переездов и рядом с местом жительства.
Группа инвалидности таким людям определяется при проведении медико-социальной экспертизы в соответствии с Приложением к Приказу Минздрава РФ от 27.01.77 No 33 к Постановлению Минтруда и социального развития РФ от 27.01.1977 No 1: «Классификации и временные критерии, используемые при осуществлении медико-социальной экспертизы».
Инвалидность присваивается на основании выраженности заболевания и снижении качества жизни. Изменение уровня инвалидности осуществлялось только в случае хирургического вмешательства.
Иными словами, наибольшей эффективностью в лечении асептического некроза обладает хирургическое вмешательство. Несмотря на внушительность консервативных методов лечения, доказанная эффективность сомнительна.
Заключение
- АНГБК – тяжелое дегенеративно-дистрофическое заболевание с быстрым прогрессированием симптоматики.
- Консервативная терапия эффективна только на ранних этапах заболевания.
- Наиболее распространенный способ лечения — хирургический.
- Несерьезное отношение к сложившейся ситуации может привести человека к глубокой инвалидности.
Панкреатит
Панкреатит — группа заболеваний и синдромов, при которых наблюдается воспаление поджелудочной железы. При воспалении поджелудочной железы ферменты, выделяемые железой, не выбрасываются в двенадцатиперстную кишку, а активизируются в самой железе и начинают разрушать её (самопереваривание). Ферменты и токсины, которые при этом выделяются, часто сбрасываются в кровоток и могут серьёзно повредить другие органы, такие, как мозг, лёгкие, сердце, почки и печень.Острый панкреатит — очень серьёзное состояние организма, которое требует незамедлительного лечения. Первой помощью при остром панкреатите является наложение льда на область поджелудочной железы, этим можно замедлить развитие острого процесса. Как правило, острый панкреатит требует лечения в стационаре.
Классификация
Существует много различных классификаций панкреатита. Первая классификация появилась в 1946 году, которая описывала клиническое течение хронического панкреатита в связи с употреблением алкоголя. В 1963 году в Марселе была создана новая классификация, в которой описывались морфологические характеристики и этиологические факторы, а также взаимосвязь между ними. Постепенно с этого времени вносились различные дополнения (Марсель 1984, Марсель-Рим 1988, Кембридж 1984, Общество панкреатологов Японии 1977, Цюрих 1997 и т. д.) Последняя классификация была создана немецкими учёными в 2007 году — международная классификация хронического панкреатита M-ANNHEIM[1] По характеру течения различают:- острый панкреатит
- острый рецидивирующий панкреатит
- хронический панкреатит
- обострение хронического панкреатита
По характеру поражения железы (объём поражения железы — размер участка некроза железы), различают:
- Отечная форма (некроз единичных панкреатоцитов без образования островков некроза).
- Деструктивная форма (панкреатонекроз): мелкоочаговый панкреонекроз; среднеочаговый панкреонекроз; крупноочаговый панкреонекроз; тотально-субтотальный панкреонекроз.
Согласно классификации острого панкреатита, предложенной В. И. Филиным в 1979 году, различают следующие фазы:
- Ферментативная фаза (3-5 суток).
- Реактивная фаза (6-14 суток).
- Фаза секвестрации (с 15-х суток).
- Фаза исходов (6 месяцев и более от начала заболевания).
А. Д. Толстой несколько изменил данную классификацию с морфологической классификацией, в результате получилась клинико-морфологическая классификация острого панкреатита, которая будет приведена позже.
По летальности различают:
- Раннюю летальность (в результате полиорганной недостаточности).
- Позднюю летальность (в результате гнойно-септических осложнений деструктивного панкреатита — гнойно-некротического парапанкреатита).
Клинические проявления
Клинические проявления острого и хронического панкреатита различаются. Часто после перенесённого острого панкреатита образуются псевдокисты поджелудочной железы, которые относят к хроническому панкреатиту. На фоне хронического панкреатита возможно возникновение острого панкреатита, что не эквивалентно обострению хронического панкреатита.Среди типичных признаков острого панкреатита: интенсивная боль в эпигастрии, боль внезапная, сильная, постоянная в верхней половине живота. Иррадиация в левую половину туловища. Рвота — неукротимая, с примесью желчи и не приносящая облегчения.
При увеличении головки поджелудочной железы — возможна механическая желтуха (нарушение оттока желчи, приводящее к накоплению желчных пигментов в крови и тканях организма), сопровождающаяся желтизной кожи, окраской мочи в тёмный цвет и осветлением кала.
Папиллярный некроз: основы практики, предыстория, проблема
Автор
Кристофер Пауэлл, доктор медицины Врач-резидент, отделение урологии, Медицинский центр Канзасского университета
Кристофер Пауэлл, доктор медицинских наук, является членом следующих медицинских обществ: Американская медицинская ассоциация
Раскрытие информации: не раскрывать.
Соавтор (ы)
Джек Х. Мидло, доктор медицины Заведующий отделением урологии, больница Вудхалл; Заведующий и профессор кафедры урологии Медицинской школы Университета Темпл
Джек Х. Мидло, доктор медицины, является членом следующих медицинских обществ: Американского колледжа хирургов, Американской ассоциации урологов, Международного колледжа хирургов, секции США, Общества университетских урологов
Раскрытие: Ничего не раскрывать.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Главный редактор
Брэдли Филдс Шварц, DO, FACS Профессор урологии, директор Центра лапароскопии и эндоурологии, Департамент хирургии, Медицинский факультет Университета Южного Иллинойса
Брэдли Филдс Шварц, DO, FACS является членом следующих медицинских обществ: Американский колледж хирургов, Американская урологическая ассоциация, Ассоциация военных остеопатических врачей и хирургов, Эндурологическое общество, Общество лапароэндоскопических хирургов, Общество университетских урологов
Раскрытие информации: Служить (d) в качестве директора, офицера, партнера, сотрудника, советника, консультанта или попечитель: Совет директоров Общества эндоурологов; Избранный президент Северо-Центральная секция Американской ассоциации урологов
Служить (d) в качестве докладчика или члена бюро докладчиков для: Cook Medical.
Дополнительные участники
Гамаль Мостафа Гонием, доктор медицины, FACS Профессор и заместитель председателя урологии, руководитель отделения женской урологии, реконструктивной хирургии тазовых органов и дисфункции мочеиспускания, отделение урологии, Калифорнийский университет, Ирвин, медицинский факультет
Гамаль Мостафа Гонием , MD, FACS является членом следующих медицинских обществ: Американского колледжа хирургов, Американского урогинекологического общества, Американской урологической ассоциации, Международного общества по недержанию мочи, Международной ассоциации урогинекологов, Общества уродинамики, женской тазовой медицины и мочеполовой реконструкции
Раскрытие информации: служить ( г) в качестве докладчика или члена бюро докладчиков для: Astellas
Получил исследовательский грант от: Uroplasty / Cogentix, Astellas, Allergen.
Джеффри М. Донохо, доктор медицины, FAAP Доцент кафедры детской урологии, отделение хирургии, отделение урологии, Детский медицинский центр, Медицинский колледж Джорджии
Джеффри М. Донохо, доктор медицины, FAAP является членом следующих медицинских обществ: Американская академия педиатрии, Американская ассоциация урологов
Раскрытие информации: нечего раскрывать.
Зоонозно-некротический миозит, вызываемый Streptococcus equi subsp. zooepidemicus у фермера | BMC Инфекционные болезни
Анзай Т., Уокер Дж. А., Блер МБ, Чемберс ТМ, Тимони Дж. Ф.. Сравнение фенотипов Streptococcus zooepidemicus, выделенных из миндалин здоровых лошадей, и образцов, полученных от жеребят и ослов с пневмонией. Am J Vet Res. 2000. 61 (2): 162–6.
CAS Статья PubMed Google Scholar
Britton AP, Davies JL. Ринит и менингит у двух кошек из приюта, вызванные Streptococcus equi подвидом zooepidemicus.J Comp Pathol. 2010. 143 (1): 70–4.
CAS Статья PubMed Google Scholar
McClure SR, Koenig R, Hawkins PA. Рандомизированное контролируемое полевое испытание новой пероральной суспензии триметоприм-сульфадиазина для лечения инфекции нижних дыхательных путей у лошадей Streptococcus equi subsp zooepidemicus. J Am Vet Med Assoc. 2015; 246 (12): 1345–53.
CAS Статья PubMed Google Scholar
Pisoni G, Zadoks RN, Vimercati C, Locatelli C, Zanoni MG, Moroni P. Эпидемиологическое исследование Streptococcus equi subpecies zooepidemicus, вовлеченного в клинический мастит у молочных коз. J Dairy Sci. 2009. 92 (3): 943–51.
CAS Статья PubMed Google Scholar
Bordes-Benitez A, Sanchez-Onoro M, Suarez-Bordon P, Garcia-Rojas AJ, Saez-Nieto JA, Gonzalez-Garcia A, Alamo-Antunez I, Sanchez-Maroto A, Bolanos-Rivero M .Вспышка Streptococcus equi subsp. zooepidemicus на острове Гран-Канария, связанные с потреблением недостаточно пастеризованного сыра. Eur J Clin Microbiol Infect Dis. 2006. 25 (4): 242–6.
CAS Статья PubMed Google Scholar
Барнем М., Торнтон Т.Дж., Ланге К. Нефрит, вызванный Streptococcus zooepidemicus (группа C по Лэнсфилду). Ланцет. 1983; 1 (8331): 945–8.
CAS Статья PubMed Google Scholar
Эдвардс А.Т., Роулсон М., Айронсайд М.Дж. Вспышка тяжелой инфекции, передаваемой через молоко, вызванной Streptococcus zooepidemicus (Lancefield Group C). Epidemiol Infect. 1988. 101 (1): 43–51.
CAS Статья PubMed PubMed Central Google Scholar
Пелконен С., Линдаль С.Б., Суомала П., Кархукорпи Дж., Вуоринен С., Койвула И., Вайсанен Т., Пентикайнен Дж., Аутио Т., Тууминен Т. Передача инфекции Streptococcus equi subpecies zooepidemicus от лошадей человеку.Emerg Infect Dis. 2013. 19 (7): 1041–8.
CAS Статья PubMed PubMed Central Google Scholar
Хелд Дж., Шмитц Р., ван дер Линден М., Нюренберг Т., Хакер Дж., Нойман Ф. Дж.. Гнойный перикардит и пневмония, вызванные Streptococcus equi subsp. zooepidemicus. J Med Microbiol. 2014; 63 (Pt 2): 313–6.
Артикул PubMed Google Scholar
Korman TM, Boers A, Gooding TM, Curtis N, Visvanathan K. Смертельный случай токсического шокового синдрома из-за стрептококка группы C, связанного с суперантигенным экзотоксином. J Clin Microbiol. 2004. 42 (6): 2866–9.
Артикул PubMed PubMed Central Google Scholar
Маккидж М.Дж., Хамбл М.В., Моррисон РБ. Streptococcus zooepidemicus целлюлит и бактериемия у реципиента почечного трансплантата. Aust N Z J Med. 1990. 20 (2): 177–8.
CAS Статья PubMed Google Scholar
Бхатиа Р., Бханот Н. Спондилодискит, вторичный по отношению к Streptococcus equi subpecies zooepidemicus. Am J Med Sci. 2012. 343 (1): 94–7.
Артикул PubMed Google Scholar
Ortel TL, Kallianos J, Gallis HA. Стрептококковый артрит группы C: отчет и обзор. Rev Infect Dis. 1990. 12 (5): 829–37.
CAS Статья PubMed Google Scholar
Balter S, Benin A, Pinto SW, Teixeira LM, Alvim GG, Luna E, Jackson D, LaClaire L, Elliott J, Facklam R, et al. Эпидемический нефрит в Нова Серрана, Бразилия. Ланцет. 2000. 355 (9217): 1776–80.
CAS Статья PubMed Google Scholar
Chelsom J, Halstensen A, Haga T, Hoiby EA. Некротизирующий фасциит, вызванный стрептококками группы А в западной Норвегии: частота и клинические особенности.Ланцет. 1994. 344 (8930): 1111–5.
CAS Статья PubMed Google Scholar
Kaul R, McGeer A, Low DE, Green K, Schwartz B. Популяционный эпиднадзор за стрептококковым некротическим фасциитом группы A: клинические особенности, прогностические показатели и микробиологический анализ семидесяти семи случаев. Исследование стрептококков группы А. Онтарио. Am J Med. 1997. 103 (1): 18–24.
CAS Статья PubMed Google Scholar
Bruun T, Kittang BR, de Hoog BJ, Aardal S, Flaatten HK, Langeland N, Mylvaganam H, Vindenes HA, Skrede S. Некротические инфекции мягких тканей, вызываемые Streptococcus pyogenes и Streptococcus dysgalactiae subsp. equisimilis групп C и G в западной Норвегии. Clin Microbiol Infect. 2013; 19 (12): E545–50.
CAS Статья PubMed Google Scholar
Грейданус-Ван Дер Путтен С.В., Вос Дж. Х., Дувекот Дж. Р., Пайо Р., Маклин Р., Брокеры Г. Дж., Хёвелинк А. Е., Меертенс Н. М., Уоллер А. С..Поствакцинальный фатальный некротический фасциит Streptococcus zooepidemicus у молодой собаки: отчет о клиническом случае. Tijdschr Diergeneeskd. 2014; 139 (9): 24–7.
CAS PubMed Google Scholar
Holth JG, et al. Руководство Берджи по детерминирующей бактериологии, Девятое издание. 2002. с. 552–3.
Google Scholar
Уэбб К., Джолли К.А., Митчелл З., Робинсон К., Ньютон-младший, Мейден М.С., Уоллер А.Разработка однозначной и дискриминационной схемы мультилокусного типирования последовательности для группы Streptococcus zooepidemicus. Микробиология. 2008. 154 (Pt 10): 3016–24.
CAS Статья PubMed Google Scholar
Beres SB, Sesso R, Pinto SW, Hoe NP, Porcella SF, Deleo FR, Musser JM. Последовательность генома штамма Streptococcus zooepidemicus группы C Lancefield, вызывающего эпидемический нефрит: новая информация о старом заболевании.PLoS One. 2008; 3 (8), e3026.
Артикул PubMed PubMed Central Google Scholar
Cox J, Hein MY, Luber CA, Paron I, Nagaraj N, Mann M. Точная количественная оценка без метки по всему протеому путем отложенной нормализации и экстракции максимального соотношения пептидов, называемая MaxLFQ. Протеомика клеток Mol. 2014. 13 (9): 2513–26.
CAS Статья PubMed PubMed Central Google Scholar
Weijland A, Harmark K, Cool RH, Anborgh PH, Parmeggiani A. Фактор элонгации Tu: молекулярный переключатель в биосинтезе белка. Mol Microbiol. 1992. 6 (6): 683–8.
CAS Статья PubMed Google Scholar
Wong CH, Chang HC, Pasupathy S, Khin LW, Tan JL, Low CO. Некротический фасциит: клинические проявления, микробиология и детерминанты смертности. J Bone Joint Surg Am. 2003; 85-а (8): 1454–60.
Артикул PubMed Google Scholar
Mulla ZD, Leaverton PE, Wiersma ST. Инвазивные стрептококковые инфекции группы А во Флориде. Саут Мед Дж. 2003; 96 (10): 968–73.
Артикул PubMed Google Scholar
Зимбельман Дж., Палмер А., Тодд Дж. Улучшение результатов лечения клиндамицином по сравнению с лечением бета-лактамными антибиотиками при инвазивной инфекции Streptococcus pyogenes. Pediatr Infect Dis J. 1999; 18 (12): 1096–100.
CAS Статья PubMed Google Scholar
Линнер А., Даренберг Дж., Шолин Дж., Энрикес-Нормарк Б., Норрби-Теглунд А. Клиническая эффективность полиспецифической внутривенной иммуноглобулиновой терапии у пациентов с синдромом токсического шока стрептококка: сравнительное обсервационное исследование. Clin Infect Dis. 2014. 59 (6): 851–7.
CAS Статья PubMed Google Scholar
Карапетис Дж. Р., Якоби П., Карвилл К., Энг С. Дж., Кертис Н., Эндрюс Р. Эффективность клиндамицина и внутривенного иммуноглобулина, а также риск заболевания при контакте в группе инвазивных стрептококковых инфекций.Clin Infect Dis. 2014; 59 (3): 358–65.
CAS Статья PubMed Google Scholar
Стивенс Д.Л., Бисно А.Л., Чемберс Х.Ф., Деллинджер Е.П., Гольдштейн Е.Дж., Горбач С.Л., Хиршманн СП, Каплан С.Л., Монтойя Дж.Г., Уэйд Дж.С. Практические рекомендации по диагностике и лечению инфекций кожи и мягких тканей: обновление 2014 г., подготовленное Американским обществом инфекционных болезней. Clin Infect Dis. 2014; 59 (2): e10–52.
Артикул PubMed Google Scholar
Райзман Дж. А., Замбони В. А., Кертис А., Грэм Д. Р., Конрад Х. Р., Росс Д. С.. Гипербарическая оксигенотерапия при некротическом фасциите снижает смертность и необходимость хирургической обработки раны. Операция. 1990; 108 (5): 847–50.
CAS PubMed Google Scholar
Шупак А., Шошани О., Гольденберг И., Барзилай А., Москуна Р., Бурштейн С. Некротический фасциит: показание к гипербарической оксигенации? Операция. 1995. 118 (5): 873–8.
CAS Статья PubMed Google Scholar
Джордж М.Э., Рует Н.М., Скарда Д.Е., Чипман Дж. Г., Квикел Р. Р., Бейлман Дж. Дж. Гипербарический кислород не улучшает исход у пациентов с некротической инфекцией мягких тканей. Хирургическая инфекция (Larchmt). 2009. 10 (1): 21–8.
Артикул Google Scholar
Шоу Дж. Дж., Псойнос К., Эмхофф Т.А., Шах С.А., Сантри ХП. Не просто полон горячего воздуха: гипербарическая оксигенотерапия увеличивает выживаемость в случае некротических инфекций мягких тканей. Хирургическая инфекция (Larchmt).2014. 15 (3): 328–35.
Артикул PubMed Central Google Scholar
Холден М.Т., Хизер З., Пайо Р., Стюард К.Ф., Уэбб К., Эйнсли Ф., Джордан Т., Бейсон Н.К., Холройд Н.Э., Мунгалл К. и др. Геномные доказательства эволюции Streptococcus equi: ограничение хозяина, повышенная вирулентность и генетический обмен с патогенами человека. PLoS Pathog. 2009; 5 (3), e1000346.
Артикул PubMed PubMed Central Google Scholar
Acke E, Midwinter AC, Lawrence K, Gordon SJ, Moore S, Rasiah I, Steward K, French N, Waller A. Распространенность Streptococcus dysgalactiae subsp. equisimilis и S. equi subsp. zooepidemicus в выборке здоровых собак, кошек и лошадей. N Z Vet J. 2015; 63 (5): 265–71.
CAS Статья PubMed Google Scholar
Уокер М.Дж., Холландс А., Сандерсон-Смит М.Л., Коул Дж. Н., Кирк Дж. К., Хеннингем А., МакАртур Дж. Д., Динкла К., Азиз Р. К., Кансал Р. Дж. И др.DNase Sda1 обеспечивает давление отбора для переключения на инвазивную стрептококковую инфекцию группы А. Nat Med. 2007. 13 (8): 981–5.
CAS Статья PubMed Google Scholar
Herwald H, Cramer H, Morgelin M, Russell W., Sollenberg U, Norrby-Teglund A, Flodgaard H, Lindbom L, Bjorck L. Белок M, классическая детерминанта вирулентности бактерий, образует комплексы с фибриногеном, которые вызывают сосудистая утечка. Клетка. 2004. 116 (3): 367–79.
CAS Статья PubMed Google Scholar
Курупати П., Тернер К.Э., Циона И., Лоуренсон Р.А., Алам Ф.М., Нохадани М., Штамп Г.В., Зинкернагель А.С., Низет В., Эдвардс Р.Дж. и др. Расщепляющая хемокины протеаза Streptococcus pyogenes SpyCEP необходима и достаточна для распространения бактерий в мягких тканях и дыхательных путях. Mol Microbiol. 2010. 76 (6): 1387–97.
CAS Статья PubMed PubMed Central Google Scholar
Humar D, Datta V, Bast DJ, Beall B, De Azavedo JC, Nizet V. Стрептолизин S и некротизирующие инфекции, вызванные стрептококками группы G. Ланцет. 2002. 359 (9301): 124–9.
CAS Статья PubMed Google Scholar
Раш Н.Л., Робинсон С., ДеСуза Н., Наир С., Ходжсон Х., Стюард К., Уоллер А.С., Пайо Р. Распространенность и ассоциации суперантигенов szeF, szeN и szeP с заболеваниями суперантигенов szeF, szeN и szeP в популяции S. zooepidemicus и возможные функциональные избыточность szeF.Res Vet Sci. 2014; 97 (3): 481–7.
CAS Статья PubMed Google Scholar
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookieЭтот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера на прием файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно.Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie. Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались. Чтобы принять файлы cookie с этого сайта, нажмите кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie. Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie. Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу.Чтобы предоставить доступ без файлов cookie потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файле cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файле cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта.Например, сайт не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Исходы после лапароскопического внутреннего дренирования стенок некроза поджелудочной железы: опыт 134 случаев из центра третичной медицинской помощи
Введение
Внутреннее дренирование стенок некроза поджелудочной железы считается стандартом лечения.При симптоматическом некрозе стенок (WON) поджелудочной железы с появлением лапароскопии и усовершенствованием методов и инструментов лапароскопический внутренний дренаж становится стандартной процедурой хирургического дренирования для этих пациентов. Однако существует нехватка литературы относительно результатов лапароскопического дренирования. В большинстве исследований участвовало небольшое количество пациентов с ограниченным периодом наблюдения. В этом исследовании мы описываем наш опыт лапароскопического внутреннего дренирования стенок некроза за последние 13 лет.
Материалы и методы
Это ретроспективный анализ постоянно обновляемой базы данных. Были включены все пациенты с WON, которым выполнялось лапароскопическое внутреннее дренирование в период с января 2005 г. по декабрь 2018 г. Первичным критерием результата было успешное дренирование. Вторичные критерии оценки включали заболеваемость, пребывание в больнице, частоту повторного вмешательства и смертность. Пациенты наблюдались после операции через 1 неделю, 4 недели, 3 месяца, а затем ежегодно. Периодически проводилось ультразвуковое исследование для оценки разрешения кисты.
Результаты
В период с 2005 по 2018 год было выполнено 154 хирургических дренирования при симптоматической псевдокисте / некрозе стенок. 134 из них подверглись лапароскопическому дренированию; 129 пациентам (96,3%) была выполнена лапароскопическая цистогастростомия и 5 (3,7%) — лапароскопическая цистоеюностомия. Большинство пациентов были мужчинами (мужчины: женщины = 6: 1) со средним возрастом 36 ± 12,9 лет (диапазон 15–58 лет). Среднее время операции составило 94 мин (диапазон 64–144 мин). Было три конверсии из-за интраоперационного кровотечения.Общая послеоперационная заболеваемость составила 8,9%. Средняя продолжительность госпитализации составила 4,4 дня (2–19 дней). Средняя продолжительность наблюдения составила 5,5 лет (от 6 месяцев до 13 лет). Полное рассасывание кисты достигнуто у 95,5% (90 343 n 90 344 = 128) пациентов. До настоящего времени смертности не было.
Заключение
В заключение, лапароскопический внутренний дренаж — очень эффективный метод дренирования WON с отличным успехом.
(PDF) Случай нетравматического аваскулярного некроза бедренной кости при талассемии, зависящей от переливания крови
www.jocr.co.in
Журнал ортопедических историй болезни | Том 7 | Выпуск 3 | Май — июнь 2017 г. | Page 38-40
с ухудшением симптоматики, решено направить его на ортопедическую
хирургическую коррекцию с варусной деротационной остеотомией правого бедра и фиксацией
и основной декомпрессией левого бедра. Через 9 месяцев после операции,
он протекает бессимптомно и полностью амбулаторно.
Обсуждение
АВНФ — это патологический процесс, который возникает в результате прерывания подачи крови
к сегменту головки бедренной кости, который впоследствии подвергается
некрозу и коллапсу.Описаны как травматическая, так и атравматическая этиология состояния
. Общие причины включают длительное лечение стероидами
, переломы и вывихи тазобедренных суставов, сосудистые заболевания
, такие как системная красная волчанка, серповидно-клеточная анемия, и состояния, связанные с гиперкоагуляцией, такие как полицитемия и
злокачественных новообразований.
У пациентов с ТДТ развивается ряд костных осложнений
, таких как артралгии, остеопения, остеопороз, боль в костях, повышенный риск переломов
и деформирующие костные изменения.Основная этиология вышеупомянутого —
многофакторный и обычно объясняется неэффективным эритропоэзом,
перегрузкой железом, хелатированием десфериоксамином и деферипроном, дефицитом витамина
D, эндокринопатиями, такими как гипогонадизм и дефицит
гормона роста, и дефицитом гормона роста. Однако о его ассоциации
с АВНФ обычно не сообщалось. Обширный обзор литературы
показывает только несколько сообщений о случаях аваскулярного некроза
, осложняющего большую талассемию.Впервые он был описан в 1986 г. у четырех
пациентов в серии из 280 больных талассемией [1, 2]. Авторы предположили
факторов, предрасполагающих к развитию анемической гипоксии и / или остеопении. Katz et al.
al. в 1994 г. при изучении картины костных заболеваний в ТДТ зарегистрировано
идвух случаев АВНФ [3]. В другом анекдотическом сообщении Levin et al. в
2000 было зарегистрировано два случая в когорте из 79 пациентов с талассемией
большой, но у обоих был тяжелый гемосидероз, а у одного был хронический гепатит С
[4].Автор в вышеупомянутом клиническом случае предположил, что дефицит белка
C, вторичный по отношению к гемосидерозу печени, является дополнительным фактором риска
для AVNF при TDT. Еще два недавних сообщения о случаях описывают АВНФ у пациентов с TDT
[5, 6]. Табл. Le1 суммирует случаи AVNF в TDT, зарегистрированные на сегодняшний день
.
AVNF также сообщалось у пациентов с гепатитом C, которые получали терапию интерфероном
. Landerreche et al. сообщили о пяти пациентах с АВНФ с инфекцией гепатита С
, получавших пегилированный интерферон [7].Лауэр и
Уокер предположили, что вирусные инфекции сами по себе связаны с аутоиммунным процессом
и могут приводить к преходящему васкулиту [8]. В исследовании Galli et al.,
,и др. Сообщалось о тенденциях к тромбообразованию при вирусном гепатите [9].
Интерферон альфа сам по себе обладает антиангиогенными свойствами, и
может влиять на васкуляризацию головки бедренной кости, приводящую к АВНФ [10].
Заключение
AVNF у пациентов с TDT может иметь многофакторную этиологию, и
может быть трудно определить один ключевой фактор.Даже у нашего пациента может иметь место
взаимодействия нескольких факторов, важными из которых являются
Клиническое сообщение
Любой пациент с большой талассемией, который жалуется на постоянную боль в бедре
, должен быть обследован на предмет сосудистого некроза головы
бедренная кость, особенно при лечении интерфероном.
Таблица 1: Список предыдущих сообщений о пациентах с большой талассемией и аваскулярным некрозом и вероятных причин, указанных авторами
Автор и год публикации Количество
пациентов
Адекватность переливания крови
и хелатирования
Гепатит С Интерферон
терапия
Вероятная причина согласно авторам
Orzinocolo et al., 1986 [1, 2] 4 Нет Нет Нет Остеопороз, локальная ишемия,
микротравмы
Katz et al., 1994 [3] 2 Нет Нет Нет —
Levin et al., 2000 [4] 2 Нет Нет Нет Дефицит протеина C
Zahrani et al., 2012 [5] 1 (рецидивирующий AVN) Да Нет Нет —
Thulasidhar et al., 2016 [6] 1 Да Нет Нет Немия, повторяющаяся гипоксия, костный мозг
гиперплазия, остеопороз
АВН: аваскулярный некроз
Рис. 1. Магнитно-резонансная томография двустороннего бедра, показывающая двусторонний
аваскулярный некроз головки бедренной кости.
Ссылки
1. Орзинколо С., Скутеллари П.Н., Бариани Л., Пинка А., Беккари Г.,
Кастальди Г. Асептический некроз головки бедренной кости при болезни Кули
. Радиол Мед 1986; 72 (3): 102-104.
2. Орзинколо С., Кастальди Дж., Скутеллари П.Н., Бариани Л., Пинка А. Асептический
Некроз головки бедренной кости, осложняющий талассемию. Скелетная радиология
1986; 15 (7): 541-544.
3. Кац К., Хорев Г., Гошен Дж., Тамари Х. Паттерн болезни костей
у пациентов с тяжелой талассемией, зависимой от переливания крови.Isr J Med Sci
1994; 30 (8): 577-580.
4. Левин С., Залман Л., Шалев С., Мадер Р., Корен А. Легг-
Болезнь Кальве-Пертеса, дефицит протеина С и бета-
большая талассемия: отчет о двух случаях. J Pediatr Orthop
2000; 20 (1): 129-131.
5. Захрани Х., Малхан Х., Аль-Шаалан М. Рецидивирующий аваскулярный некроз
Инфекции кожи и мягких тканей
Резюме
Инфекции кожи и мягких тканей (SSTI) представляют собой группу гетерогенных состояний, поражающих эпидермис, дерму, подкожная клетчатка или поверхностная фасция.Неосложненные инфекции чаще всего вызываются грамположительными патогенами (Streptococcus, Staphylococcus), которые проникают в кожу после незначительных травм (например, царапин, укусов насекомых). Осложненные инфекции имеют более высокую тенденцию быть полимикробными. SSTI в основном проявляются болезненными, теплыми, эритематозными кожными поражениями, а также могут привести к скоплению гнойной жидкости и / или некрозу пораженной ткани. Системные симптомы, такие как лихорадка, обычно являются признаком более тяжелых инфекций. Факторы риска развития SSTI (или более тяжелых форм SSTI) включают сахарный диабет, иммунодефицит и хронический отек.Диагностика в основном клиническая, но некоторым пациентам может потребоваться визуализация или лабораторные исследования. Гнойные инфекции, такие как абсцессы, в первую очередь лечат с помощью разреза и дренажа, в то время как негнойные инфекции (например, рожа, целлюлит) требуют антибактериальной терапии. Некротические инфекции мягких тканей (NSTI) имеют высокий уровень смертности; они требуют неотложной хирургической помощи и требуют немедленной обработки раны.
Обзор
Поражение тканей SSTI (от поверхностного к глубокому): импетиго (поверхностный эпидермис), рожа (поверхностная дерма и лимфатические сосуды), целлюлит (глубокая дерма и подкожная клетчатка), некротический фасциит (подкожная ткань, включая поверхностную и глубокую фасции4)
Факторы риска инфекций кожи и мягких тканей
[1]- Местные факторы
- Системные факторы
- Повышенное воздействие патогенов
Осложнения
- Местное распространение инфекции
- Системное вовлечение с лихорадкой и возможным сепсисом (подробные сведения о ведении тяжелых инфекций см. В разделе «Сепсис»).
- Распространение инфекции на отдаленные участки (см. «Стафилококковые инфекции»)
Гнойные инфекции кожи и мягких тканей
- Определения
- Клинические особенности
- Дифференциальный диагноз
Фурункулы на лице могут привести к серьезным осложнениям (например, к тяжелым осложнениям).г., периорбитальный целлюлит, тромбоз кавернозного синуса).
Абсцесс кожи
[3] [4]- Определение: скопление бело-желтого гноя, содержащее белки, лейкоциты (особенно нейтрофилы), бактерии и клеточный мусор, расположенное в дерме и подкожной клетчатке.
- Клинические особенности
- Дифференциальный диагноз: воспаленная эпидермоидная киста, карбункул.
- Подтипы и варианты
- Рецидивирующий абсцесс кожи: новый абсцесс на месте перенесенной инфекции
- Сложный кожный абсцесс: кожный абсцесс, требующий специального лечения из-за его расположения (например,g., перианальный, периректальный), вовлеченные патогены (например, полимикробные, резистентные патогены) или характеристики пациента (например, иммунодефицит) [4]
- Абсцесс мошонки: подкожное скопление гноя в области мошонки, обычно в результате воспаления волосяных фолликулов
При абсцессе мошонки и эпидидимите классические признаки воспаления являются заметными и помогают подтвердить диагноз.
Этиология
[3]Диагностика
[1] [3]Диагноз обычно клинический.Пациентам с системными симптомами могут быть показаны лабораторные исследования, посев и визуализация для оценки степени тяжести и индивидуального лечения.
- Лабораторные исследования
- Изображение [8]
- УЗИ мягких тканей
- Показания включают:
- Системные признаки инфекции (т. Е. Умеренное или тяжелое заболевание)
- Подтверждение диагноза до разреза и дренирования абсцесса
- Оценка размера, степени и глубины абсцесса [9] [10]
- Предполагаемый посторонний предмет в месте инфекции (например,г., кончик иглы, заноза)
- Подозрение на сложный абсцесс кожи
- Возможные результаты [11]
- Показания включают:
- КТ / МРТ с внутривенным контрастированием или без него: обычно требуется только для сложных кожных абсцессов (например, перианального абсцесса) и оценки осложнений (например, остеомиелита)
- УЗИ мягких тканей
- Микробиология
- Дополнительная оценка: рассмотрите возможность дополнительной оценки основных состояний у пациентов с рецидивирующим абсцессом и / или сложным абсцессом кожи.
Лечение гнойных SSTI
Разрез и дренирование; являются основой лечения гнойных ИППП и обычно достаточны при легких инфекциях. Пациентам с системными признаками инфекций требуется эмпирическая антибактериальная терапия; и, в тяжелых случаях, госпитализация для внутривенной терапии. Если они будут выполнены, микробиологические исследования могут быть использованы для корректировки режимов приема антибиотиков.
Интервенционная терапия
[3] [4]- Разрез и дренаж (I&D)
- Хирургический дренаж
- Обычно выполняется в операционной
- Показания включают:
Антибактериальная терапия
[3] [4]Легкие гнойные инфекции кожи обычно не требуют системного лечения антибиотиками после дренирования.
Поддерживающие меры
- Теплые компрессы (при фолликулите, фурункулах и карбункулах)
- Покой и обезболивание по мере необходимости.
- Следите за тем, чтобы пораженный участок оставался чистым и сухим. [11]
- Рассмотрите возможность деколонизации MRSA при рецидивирующих абсцессах. [13]
- Рассмотрите возможность стационарного лечения пациентов с системными симптомами.
- См. «Сепсис» для получения более подробной информации о ведении тяжелых инфекций.
Контрольный список неотложной помощи при гнойных инфекциях средней и тяжелой степени
Негнойные инфекции кожи и мягких тканей
Определения
[3] [4]Клинические признаки
[3] [4]- Местные признаки: эритема, отек, тепло, болезненность
- Специфические для рожистого воспаления: приподнятое, резко очерченное поражение.
- Специфично для целлюлита: плохо очерченное поражение с уплотнением
- Кожный лимфатический отек (исторически именуемый «апельсиновый апельсин»)
- Общие локализации: нижние конечности, лицо
- Возможные дополнительные признаки
- Системные симптомы (при умеренных / тяжелых инфекциях): лихорадка, озноб, спутанность сознания , тошнота, головная боль, боль в мышцах и суставах
Патофизиология
[3] [4]- Попадание обычно происходит через незначительное повреждение кожи; Следовательно, рожа может распространяться по поверхностным лимфатическим сосудам.
- Также может быть вторичным по отношению к системной инфекции.
Как при рожистом воспалении, так и при целлюлите наиболее частой точкой проникновения патогена является небольшое поражение кожи (например, межпальцевой дерматит стопы).
Этиология
[3] [4]ГАЗ является наиболее частой причиной негнойных инфекций кожи и мягких тканей (например, рожи, целлюлита).
Диагностика
[3] [8]Диагноз обычно клинический.Пациентам с системными симптомами могут быть показаны лабораторные исследования, посев и визуализация для оценки степени тяжести и индивидуального лечения.
Лечение негнойных SSTI
[1] [3] [14]Эмпирическая антибактериальная терапия, активная против стрептококков и S. aureus, является основой лечения негнойных SSTI. Пациентам с системными симптомами часто требуется госпитализация и парентеральная антибактериальная терапия. Лечение также должно включать контроль любых предрасполагающих факторов (например,г., отеки, грибковые инфекции).
Антибиотикотерапия
Антибиотики должны быть нацелены против грамположительных патогенов и обеспечивать широкий спектр действия в тяжелых случаях. [4]
Поддерживающая терапия
- Подъем пораженных конечностей
- Отдых и лечение острой боли по мере необходимости
- См. «Сепсис» для получения более подробной информации о лечении тяжелых инфекций.
Контрольный список неотложной помощи при негнойных SSTI
Подтипы и варианты
Осложнения
[3] [4]- Рецидивирующие инфекции
- Абсцесс
- Инфекция более глубоких тканей: целлюлит, некротический фасциит, остеомиелит
- Тромбофлебит, лимфедема
- Системные осложнения (напр.г., сепсис, эндокардит, синдром стрептококкового токсического шока, постстрептококковый гломерулонефрит, острый ревматизм)
- При целлюлите глазницы: слепота, тромбоз кавернозного синуса, внутричерепной абсцесс
Некротические инфекции мягких тканей
Определения
[3] [4]Этиология
[3] [4]Единственный способ окончательно установить возбудителя болезни — получить глубокую тканевую культуру ( я.э., при хирургическом обследовании). Одни только клинические признаки недостаточно надежны, чтобы различать патогены.
Клинические признаки
[3] [4]Некротический фасциит сначала распространяется вдоль фасции, а затем распространяется на поверхностные кожные ткани. Следовательно, местные результаты могут быть ничем не примечательными, и пациенты испытывают непропорционально высокий уровень боли.
Тревожные признаки, указывающие на некротизирующую инфекцию глубоких тканей, включают наличие крепитации, буллезных поражений, некроза кожи и признаков системной токсичности (особенно измененного психического статуса).
Диагностика
[3]Окончательный диагноз обычно ставится во время визуализации ткани во время операции. Если есть опасения по поводу некротизирующих ИСМТ, пациента следует немедленно направить в хирургическое вмешательство.
Визуализация и лабораторные исследования не должны откладывать операцию.
- Лабораторные исследования
- Микробиология
- Визуализация: обычно не показано и не следует откладывать лечение [4] [8]
- КТ / МРТ с внутривенным контрастированием или без него [4]
- Рентгеновский снимок [4]
- Ультразвук: может определить скопление жидкости и диффузное утолщение глубоких тканей [4]
Посев на поверхностные раны может не точно отражать патогены, обнаруженные в глубоких тканях, и не должен использоваться для руководства.
Менеджмент
[3] [4]- Если клинические признаки указывают на наличие ИМП, немедленно начните хирургическое лечение и лечение.
- Пациентам часто требуется гемодинамическая и респираторная поддержка и обычно требуется госпитализация в отделение интенсивной терапии; (см. «Сепсис» для получения дополнительных рекомендаций по ведению тяжелых инфекций).
Некротические инфекции мягких тканей требуют неотложной хирургической помощи.
Хирургическое обследование и обработка раны
- Процедура [4]
- Обширное обследование с хирургической обработкой раны (удаление некротизированной ткани)
- Получите образцы глубоких тканей для окрашивания по Граму, посева и гистопатологии.
- Ткань с неуверенной перфузией может быть оставлена для повторной оценки при втором вмешательстве.
- Повторное обследование каждые 12–36 часов до исчезновения признаков некротической ткани
- Дополнительные выводы
- Набухшая фасция
- Тускло-серая фасция; участки некроза могут быть видны
- Возможен коричневый экссудат (без гноя)
- Простое рассечение плоскостей тканей тупым инструментом или пальцем в перчатке
Хирургическое исследование обеспечивает диагностическое подтверждение и позволяет провести хирургическое лечение.Его нельзя откладывать при подозрении на NSTI!
Антибактериальная терапия
[3] [4]Поддерживающая терапия
[3] [4]Контрольный список неотложной помощи при некротизирующем SSTI
Осложнения
Дифференциальная диагностика кожи и мягких тканей
9030 инфекцииСтепень тяжести SSTI
[3]| Степень серьезности SSTI [3] | ||
|---|---|---|
| Степень | Характеристики | |
Легкая SSTI | ||
| Средняя SSTI | ||
