Правила оценки респираторных событий во сне: обновление Руководства AASM 2007 г. по оценке нарушений сна и связанных с ними событий
1. Iber C, Ancoli-Israel S, Chesson AL, Jr., Quan SF для Американской академии медицины сна . Руководство AASM по оценке сна и связанных с ним событий: правила, терминология и технические характеристики. 1-е изд. Вестчестер, Иллинойс: Американская академия медицины сна; 2007. [Google Scholar]
2. Ruehland WR, Rochford PD, O’Donoghue FJ, et al. Новые критерии AASM для оценки гипопноэ: влияние на индекс гипопноэ при апноэ. Спать. 2009 г.;32:150–7. [Бесплатная статья PMC] [PubMed] [Google Scholar]
3. Accardo JA, Shults J, Leonard MB, Traylor J, Marcus CL. Различия в оценках ночной полисомнографии с использованием взрослых и педиатрических критериев респираторных событий у подростков. Спать. 2010;33:1333–9. [Бесплатная статья PMC] [PubMed] [Google Scholar]
4. Grigg-Damberger MM. Руководство по подсчету очков AASM четыре года спустя. J Clin Sleep Med. 2012; 8: 323–32. [Бесплатная статья PMC] [PubMed] [Google Scholar]
J Clin Sleep Med. 2012; 8: 323–32. [Бесплатная статья PMC] [PubMed] [Google Scholar]
5. Guilleminault C, Hagen CC, Huynh NT. Сравнение определений гипопноэ у худых пациентов с известным синдромом обструктивного апноэ во сне. Дыхание сна. 2009 г.;13:341–7. [PubMed] [Google Scholar]
6. Ку Б.Б., Драммонд С., Суровец С., Джонсон Н., Марвин С.А., Редлайн С. Валидация датчика импеданса из поливинилиденфторида для классификации респираторных событий во время полисомнографии. J Clin Sleep Med. 2011;7:479–85. [Бесплатная статья PMC] [PubMed] [Google Scholar]
7. Collop NA, Tracy SL, Kapur V, Mehra R, et al. Устройства обструктивного апноэ во сне для тестирования вне центра (OOC): оценка технологии. J Clin Sleep Med. 2011;5:531–48. [Бесплатная статья PMC] [PubMed] [Google Scholar]
8. Redline S, Budhiraja R, Kapur V, et al. Оценка респираторных событий во сне: надежность и валидность. J Clin Sleep Med. 2007; 3: 169–200. [PubMed] [Google Scholar]
9. Целевая группа Американской академии медицины сна. Нарушения дыхания во сне у взрослых: рекомендации по определению синдрома и методам измерения в клинических исследованиях. Отчет Целевой группы Американской академии медицины сна. Спать. 1999; 22: 667–89. [PubMed] [Академия Google]
Нарушения дыхания во сне у взрослых: рекомендации по определению синдрома и методам измерения в клинических исследованиях. Отчет Целевой группы Американской академии медицины сна. Спать. 1999; 22: 667–89. [PubMed] [Академия Google]
10. Американская академия медицины сна. Международная классификация нарушений сна: руководство по диагностике и кодированию. 2-е изд. Вестчестер, Иллинойс: Американская академия медицины сна; 2005. [Google Scholar]
11. Sackett DL, Strauss SE, Richardson WS, et al. Доказательная медицина: как практиковать и преподавать ДМ. 2-е изд. Эдинбург, Шотландия, Великобритания: Черчилль Ливингстон; 2000. [Google Scholar]
12. Fitch K, Bernstein SJ, Aguilar MD, et al. Руководство пользователя метода соответствия RAND/UCLA. Санта-Моника, Калифорния: RAND; 2001. [Google Академия]
13. Кондос Р., Норман Р.Г., Кришнасами И. и др. Ограничение потока как неинвазивная оценка остаточного сопротивления верхних дыхательных путей во время терапии постоянным положительным давлением в дыхательных путях обструктивного апноэ во сне. Am J Respir Crit Care Med. 1994; 150:475–80. [PubMed] [Google Scholar]
Am J Respir Crit Care Med. 1994; 150:475–80. [PubMed] [Google Scholar]
14. Kushida CA, Chediak A, Berry RB, et al. Клинические рекомендации по ручному титрованию положительного давления в дыхательных путях у пациентов с обструктивным апноэ во сне. J Clin Sleep Med. 2008; 4: 157–71. [Бесплатная статья PMC] [PubMed] [Google Scholar]
15. Берри Р.Б., Чедиак А., Браун Л.К. и др. Лучшие клинические практики коррекции центра сна при неинвазивной вентиляции с положительным давлением (НПВД) при стабильных хронических синдромах альвеолярной гиповентиляции. J Clin Sleep Med. 2010;6:491–509. [Бесплатная статья PMC] [PubMed] [Google Scholar]
16. Montserrat JM, Ballester E, Olivi H, et al. Динамика пошагового титрования CPAP: поведение респираторных и неврологических переменных. Am J Respir Crit Care Med. 1995; 152:1854–959. [PubMed] [Академия Google]
17. Кон М.А., Рао А.С., Броуди М. и соавт. Дыхательный индуктивный плетизмограф: новый неинвазивный монитор дыхания. Bull Eur Physiopathol Respir. 1982; 18: 643–8. [PubMed] [Google Scholar]
Bull Eur Physiopathol Respir. 1982; 18: 643–8. [PubMed] [Google Scholar]
18. Тобин М.Дж., Кон М.А., Сакнер М.А. Нарушения дыхания во сне. Arch Intern Med. 1983: 1221–8. [PubMed] [Google Scholar]
19. Farré R, Montserrat JM, Navajas D. Неинвазивный мониторинг дыхательной механики во время сна. Eur Respir J. 2004; 24:1052–60. [PubMed] [Академия Google]
20. Каплан В., Чжан Дж. Н., Русси Э. В., Блох К. Е. Обнаружение ограничения потока вдоха во время сна с помощью компьютерной респираторной индуктивной плетизмографии. Eur Respir J. 2000; 15: 570–8. [PubMed] [Google Scholar]
21. Cantineau JP, Escourrou P, Sartene R, Gaultier C, Goldman M. Точность респираторной индуктивной плетизмографии во время бодрствования и сна у пациентов с обструктивным апноэ во сне. Грудь. 1992; 102:1145–51. [PubMed] [Google Scholar]
22. Gould GA, Whyte KF, Rhind MA, et al. Синдром гипопноэ сна. Ам преподобный Респир Дис. 1988;137:895–8. [PubMed] [Google Scholar]
23. Thurnheer R, Xie X, Bloch KE. Точность регистрации давления в носовой канюле для оценки вентиляции во время сна. Am J Respir Crit Care Med. 2001; 146:1914–9. [PubMed] [Google Scholar]
Thurnheer R, Xie X, Bloch KE. Точность регистрации давления в носовой канюле для оценки вентиляции во время сна. Am J Respir Crit Care Med. 2001; 146:1914–9. [PubMed] [Google Scholar]
24. Clark SA, Wilson CR, Satoh M, et al. Оценка ограничения потока вдоха инвазивно и неинвазивно во время сна. Am J Respir Crit Care Med. 1998; 158:713–22. [PubMed] [Google Scholar]
25. Гриффитс А., Мол Дж., Уилсон А., Стик С. Улучшенное обнаружение обструктивных событий при апноэ во сне у детей с использованием носовой канюли и дифференцированного суммарного сигнала. J Сон Res. 2005; 14:431–6. [PubMed] [Академия Google]
26. Sackner MA, Watson H, Belsito AS, et al. Калибровка респираторного индукционного плетизмографа при естественном дыхании. J Appl Physiol. 1989; 66: 410–20. [PubMed] [Google Scholar]
27. Masa JF, Corral J, Martin MJ, et al. Оценка торакоабдоминальных колец для выявления возбуждения, связанного с дыхательным усилием. Европейский ответ J. 2003; 33: 661-7.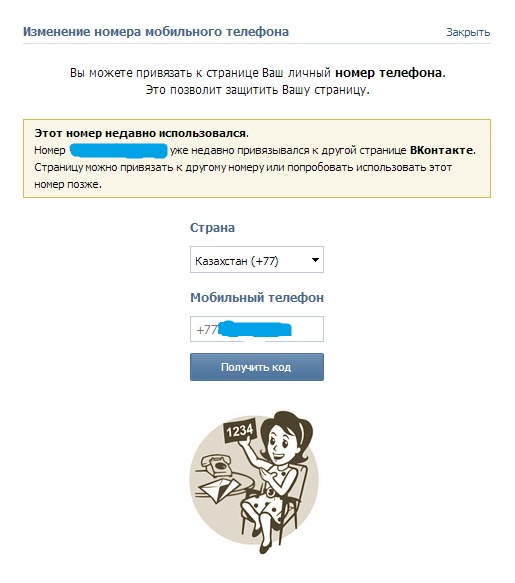 [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
28. Loube DI, Andrada T, Howard RS. Точность респираторной индукционной плетизмографии для диагностики синдрома резистентности верхних дыхательных путей. Грудь. 1999;115:1333–7. [PubMed] [Google Scholar]
29. Hosselet JJ, Norman RG, Ayappa I, Rapoport DM. Обнаружение ограничения потока с помощью системы назальной канюли/датчика давления. Am J Respir Crit Care Med. 1998; 157:1461–7. [PubMed] [Google Scholar]
30. Норман Р.Г., Ахмед М.М., Уолслебен Дж.А., Рапопорт Д.М. Обнаружение респираторных событий во время NPSG: назальная канюля/датчик давления в сравнении с термистором. Спать. 1997; 20:1175–84. [PubMed] [Google Scholar]
31. Ayappa I, Norman RG, Krieger AC, et al. Неинвазивное обнаружение возбуждения, связанного с дыхательным усилием (RERA), с помощью системы назальной канюли/датчика давления. Спать. 2000; 23: 763–71. [PubMed] [Академия Google]
32. Hernandez L, Ballester E, Farre R, et al. Эффективность носовых канюлей в исследованиях сна.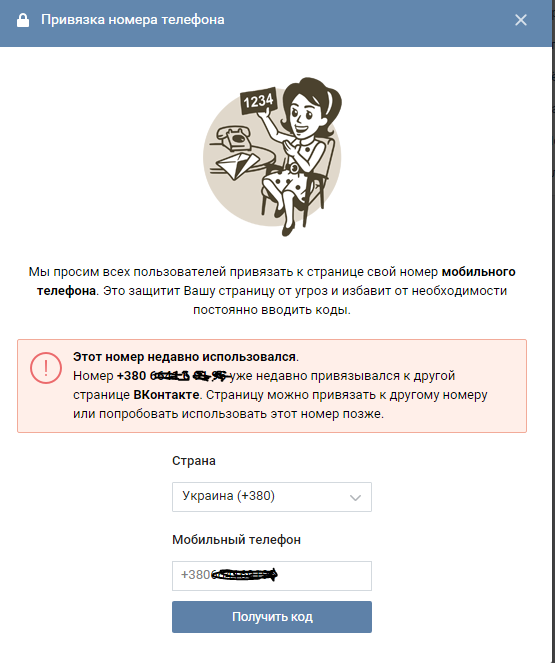 Грудь. 2001; 119: 442–50. [PubMed] [Google Scholar]
Грудь. 2001; 119: 442–50. [PubMed] [Google Scholar]
33. Farré R, Montserrat JM, Rotger M, et al. Точность термисторов и термопар как расходомеров для обнаружения гипопноэ. Eur Respir J. 1998; 11: 179–82. [PubMed] [Google Scholar]
34. Берри Р.Б., Кох Г.Л., Траутц С., Вагнер М.Х. Сравнение обнаружения респираторных событий с помощью датчика воздушного потока из поливинилиденфторидной пленки и пневмотахографа у пациентов с апноэ во сне. Грудь. 2005; 128:1331–8. [PubMed] [Академия Google]
35. Nakano H, Tanigawa T, Ohnishi Y. Проверка одноканального монитора воздушного потока для скрининга нарушений дыхания во сне. Eur Respir J. 2008; 32:1060–7. [PubMed] [Google Scholar]
36. Farré R, Rigau J, Montserrat JM, et al. Актуальность линеаризации назальных канюлей для оценки гипопноэ и ограничения потока во время сна. Am J Respir Crit Care Med. 2001; 163:494–7. [PubMed] [Google Scholar]
37. Whyte KF, Gugger M, Gould GA, et al. Точность плетизмографа дыхательной индуктивности при измерении дыхательного объема во время сна. J Appl Physiol. 1991;71:1866–71. [PubMed] [Google Scholar]
J Appl Physiol. 1991;71:1866–71. [PubMed] [Google Scholar]
38. Heitman SJ, Atkar RS, Hajduk EA, et al. Валидация носового давления для выявления апноэ/гипопноэ во время сна. Am J Respir Crit Care Med. 2002; 166: 386–91. [PubMed] [Google Scholar]
39. Weese-Mayer DE, Corwin MJ, Peucker MR, et al. Сравнение апноэ, выявленного с помощью плетизмографии дыхательной индуктивности, с обнаруженным с помощью СО(2) в конце выдоха или термистора. Исследовательская группа CHIME. Am J Respir Crit Care Med. 2000; 162 (2 часть 1): 471–80. [PubMed] [Академия Google]
40. Вест П., Кригер М.Х. Сон и дыхание: терминология и методика. Клин Грудь Med. 1985; 6:706. [PubMed] [Google Scholar]
41. Berg S, Haight JSJ, Yap V, et al. Сравнение прямого и непрямого измерения респираторного воздушного потока: значение для гипопноэ. Спать. 1997; 20:60–4. [PubMed] [Google Scholar]
42. Kushida CA, Giacomini A, Lee MK, Guilleminault C, et al. Технический протокол использования эзофагеальной манометрии для диагностики нарушений дыхания во сне. Сон Мед. 2002; 3: 163–73. [PubMed] [Академия Google]
Сон Мед. 2002; 3: 163–73. [PubMed] [Академия Google]
43. Boudewyns A, Willemen M, Wagemans M, De Cock W, Van de Heyning P, De Backer W. Оценка дыхательных усилий с помощью тензодатчиков и колебаний давления в пищеводе: сравнительное исследование. Спать. 1997; 20: 168–70. [PubMed] [Google Scholar]
44. Статистика Б.А., Бонекат В., Харрис К.Д., Оффорд К.П. Движение грудной клетки при апноэ сна. Ам преподобный Респир Дис. 1984; 130: 59–63. [PubMed] [Google Scholar]
45. Адамс Дж. А., Забалета И. А., Стро Д., Сакнер М. А. Измерение амплитуды дыхания: сравнение трех неинвазивных респираторных мониторов со встроенным пневмотахографом. Педиатр Пульмонол. 1993;16:254–258. [PubMed] [Google Scholar]
46. Сакнер М.А., Крайгер Б.П. Неинвазивный респираторный мониторинг. В: Шарф С.М., Кэссиди С.С., редакторы. Взаимодействие сердца и легких в норме и при патологии. Нью-Йорк: Марсель Деккер; 1989. стр. 663–805. [Google Scholar]
47. Stoohs RA, Blum HC, Knaack L, Butsch-von-der-Heydt B, Guilleminault C. Сравнение плеврального давления и чрескожной диафрагмальной электромиограммы при синдроме обструктивного апноэ во сне. Спать. 2005; 28: 321–9. [PubMed] [Академия Google]
Сравнение плеврального давления и чрескожной диафрагмальной электромиограммы при синдроме обструктивного апноэ во сне. Спать. 2005; 28: 321–9. [PubMed] [Академия Google]
48. Stoohs RA, Blum HC, Kanack L, Guillenault C. Неинвазивная оценка давления в пищеводе на основе межреберной ЭМГ. Материалы 26-й ежегодной международной конференции IEE EMBSS; 1-5 сентября 2004 г.; Сан-Франциско, Калифорния. стр. 3867–9. [PubMed] [Google Scholar]
49. Toffaletti J, Zijlstra WG. Ошибочные представления о насыщении кислородом. Анест Анал. 2007; 105:С5–9. [PubMed] [Google Scholar]
50. Заворский Г.С., Цао Дж., Мэйо Н.Е., Габбай Р., Муриас Дж.М. Газы артериальной и капиллярной крови: метаанализ. Респир Физиол Нейробиол. 2007; 155: 268–79.. [PubMed] [Google Scholar]
51. Beck SE, Marcus CL. Детская полисомнография. Медицинская клиника сна. 2009; 4: 393–406. [Бесплатная статья PMC] [PubMed] [Google Scholar]
52. Д’Мелло Дж., Бутани М. Капнография. Индиан Джей Анаст.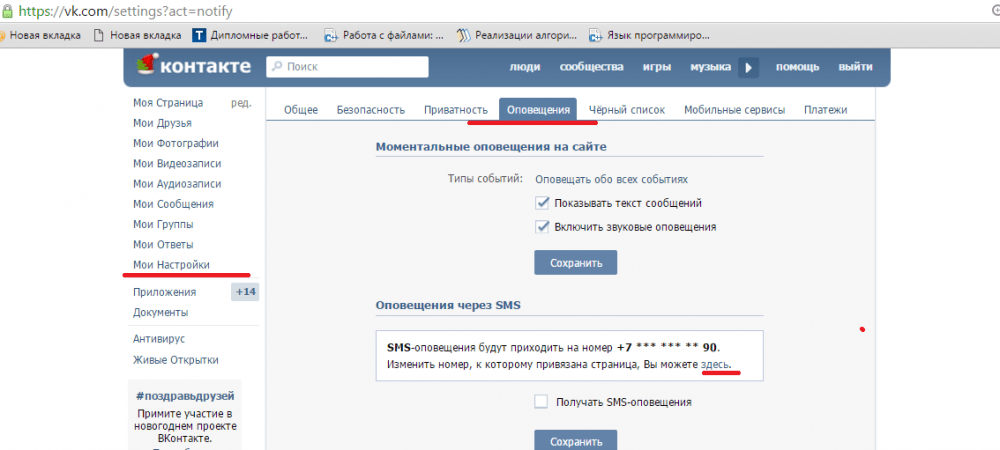 2002; 46: 269–78. [Google Scholar]
2002; 46: 269–78. [Google Scholar]
53. Sanders MH, Kern NB, Costantino JP, et al. Точность мониторинга в конце выдоха и чрескожного PCO 2 во время сна. Грудь. 1994; 106: 472–83. [PubMed] [Google Scholar]
54. Эберхард П. Дизайн, использование и результаты чрескожного анализа углекислого газа: текущие и будущие направления. Анест Анальг. 2007;195:С48–С52. [PubMed] [Google Scholar]
55. Storre JH, Steurer B, Kabitz HJ, Dreher M, Windisch W. Чрескожный мониторинг PCO2 во время начала неинвазивной вентиляции. Грудь. 2007; 132:1810–6. [PubMed] [Google Scholar]
56. Kasuya Y, Akça O, Sessler DI, Ozaki M, Komatsu R. Точность послеоперационных измерений Pco2 в конце выдоха с капнографией основного и бокового потоков у пациентов без ожирения и у пациентов с ожирением с и без обструктивного апноэ сна. Анестезиология. 2009 г.;111:609–15. [PubMed] [Google Scholar]
57. Kim SM, Park KS, Nam H, et al. Капнография для оценки ночной гиповентиляции и прогнозирования приверженности последующей неинвазивной вентиляции у пациентов с БАС.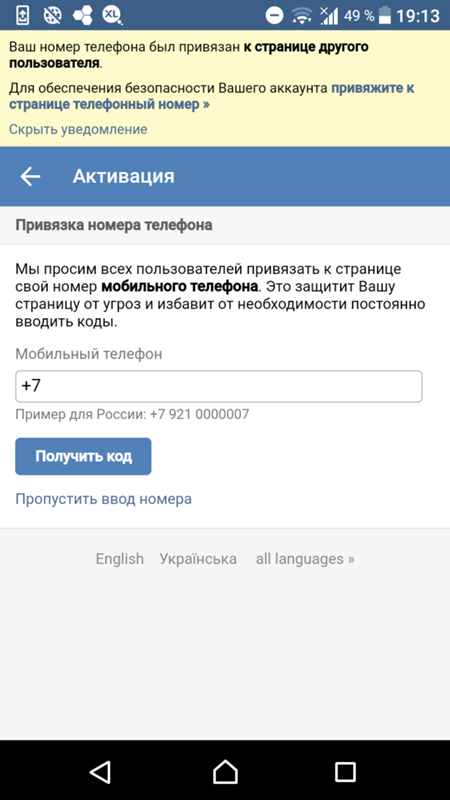 ПЛОС Один. 2011;6:e17893. [Статья бесплатно PMC] [PubMed] [Google Scholar]
ПЛОС Один. 2011;6:e17893. [Статья бесплатно PMC] [PubMed] [Google Scholar]
58. Maniscalco M, Zedda A, Faraone S, Carratu P, Sofia M. Оценка чрескожного монитора углекислого газа при тяжелом ожирении. Интенсивная терапия Мед. 2008; 34:1340–4. [PubMed] [Академия Google]
59. Storre JH, Magnet F, Dreher M, et al. Чрескожный мониторинг в качестве замены артериального мониторинга pCO2 во время ночной неинвазивной вентиляции легких. Респир Мед. 2011; 105:143–50. [PubMed] [Google Scholar]
60. Paiva R, Krivec U, Aubertin G, Cohen E, Clément A, Fauroux B. Мониторинг углекислого газа при длительной неинвазивной респираторной поддержке у детей. Интенсивная терапия Мед. 2009; 35: 1068–74. [PubMed] [Google Scholar]
61. Senn O, Clarenbach CF, Kaplan V, et al. Мониторинг напряжения углекислого газа и насыщения артериальной крови кислородом с помощью одного датчика на мочке уха у пациентов с критическим заболеванием или апноэ во сне. Грудь. 2005;128:1291–6. [PubMed] [Google Scholar]
62. Кирк В.Г., Батуйонг Э.Д., Бон С.Г. Чрескожный мониторинг углекислого газа и капнография во время детской полисомнографии. Спать. 2006; 29:1601–8. [PubMed] [Google Scholar]
Кирк В.Г., Батуйонг Э.Д., Бон С.Г. Чрескожный мониторинг углекислого газа и капнография во время детской полисомнографии. Спать. 2006; 29:1601–8. [PubMed] [Google Scholar]
63. Hirabayashi M, Fujiwara C, Ohtani N, Kagawa S, Kamide M. Чрескожные мониторы PCO 2 более точны, чем мониторы PCO2 в конце выдоха. Джей Анест. 2009; 23:198–202. [PubMed] [Google Scholar]
64. Casati A, Squicciarini G, Malagutti G, et al. Чрескожный мониторинг парциального давления углекислого газа у пожилых пациентов: проспективное клиническое сравнение с мониторингом в конце выдоха. Джей Клин Анест. 2006; 18: 436–80. [PubMed] [Академия Google]
65. Redline S, Sanders M. Гипопноэ, плавающий показатель: последствия для распространенности, оценки заболеваемости и выявления случаев. Спать. 1997; 20:1209–17. [PubMed] [Google Scholar]
66. Redline S, Kapur VK, Sanders MH, et al. Влияние различных подходов к выявлению респираторных нарушений на оценку апноэ во сне. Am J Respir Crit Care Med. 2000; 161 (2 часть 1): 369–74. [PubMed] [Google Scholar]
2000; 161 (2 часть 1): 369–74. [PubMed] [Google Scholar]
67. Redline S, Min NI, Shahar E, Rapoport D, O’Connor G. Полисомнографические предикторы артериального давления и гипертонии: какой индекс лучше? Спать. 2005; 28:1122–30. [PubMed] [Академия Google]
68. Мансер Р.Л., Рочфорд П., Пирс Р.Дж., Бирнс Г.Б., Кэмпбелл Д.А. Влияние различных критериев определения гипопноэ на индекс апноэ-гипопноэ. Грудь. 2001; 120:909–14. [PubMed] [Google Scholar]
69. Block AJ, Boysen PG, Wynne JW, et al. Апноэ во сне, гипопноэ и десатурация кислорода у здоровых людей. N Engl J Med. 1979; 300: 513–7. [PubMed] [Google Scholar]
70. Mehra R, Benjamin EJ, Shahar E, et al. Ассоциация ночных аритмий с нарушением дыхания во сне: Исследование здоровья сердца во сне. Am J Respir Crit Care Med. 2006;173:910–6. [Бесплатная статья PMC] [PubMed] [Google Scholar]
71. Панджаби Н.М., Ньюман А.Б., Янг Т.Б., Резник Х.Е., Сандерс М.Х. Нарушение дыхания во сне и сердечно-сосудистые заболевания: определение гипопноэ, основанное на результатах. Am J Respir Crit Care Med. 2008; 177:1150–5. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Am J Respir Crit Care Med. 2008; 177:1150–5. [Бесплатная статья PMC] [PubMed] [Google Scholar]
72. Mehra R, Stone KL, Varosy PD, et al. Ночные аритмии по всему спектру обструктивного и центрального нарушения дыхания во сне у пожилых мужчин: результаты исследования нарушений сна у пожилых мужчин (MrOS sleep). Arch Intern Med. 2009 г.;169:1147–55. [Бесплатная статья PMC] [PubMed] [Google Scholar]
73. Stamatakis K, Sanders MH, Caffo B, et al. Гликемия натощак при нарушении дыхания во сне: снижение порога десатурации оксигемоглобина. Спать. 2008;31:1018–24. [Бесплатная статья PMC] [PubMed] [Google Scholar]
74. Редлайн С., Енокян Г., Готлиб Д.Дж. Обструктивное апноэ-гипопноэ во сне и инсульт: исследование здоровья сердца во сне. Am J Respir Crit Care Med. 2010; 182: 269–77. [Бесплатная статья PMC] [PubMed] [Google Scholar]
75. Whitney CW, Gottlieb DJ, Redline S, et al. Достоверность подсчета индексов нарушений дыхания и стадирования сна. Спать. 1998; 21: 749–57. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
76. Guilleminault C, Stoohs R, Clerk A, Cetel M, Maistros P. Причина чрезмерной дневной сонливости. Синдром резистентности верхних дыхательных путей. Грудь. 1993; 104: 781–7. [PubMed] [Google Scholar]
77. Bonnet MH, Doghramji K, Roehrs T, et al. Оценка возбуждения во сне: надежность, валидность и альтернативы. J Clin Sleep Med. 2007;3:133–45. [PubMed] [Академия Google]
78. Cracowski C, Pepin JL, Wuyam B, Levy P. Характеристика обструктивных респираторных событий без апноэ при умеренном синдроме апноэ во сне. Am J Respir Crit Care Med. 2001; 164: 944–8. [PubMed] [Google Scholar]
79. Masa JF, Corral J, Teran J, et al. Апноэ и обструктивные неапноэтические респираторные явления во сне. Eur Respir J. 2009; 34: 156–61. [PubMed] [Google Scholar]
80. Loredo JS, Ziegler MG, Ancoli-Israel S, et al. Взаимосвязь пробуждения во сне с активностью симпатической нервной системы и АД при обструктивном апноэ во сне. Грудь. 1999;116:655–9. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
81. Somers VK, Dyken ME, Mark AL, et al. Активность симпатических нервов во время сна у здоровых людей. N Engl J Med. 1993; 328: 303–7. [PubMed] [Google Scholar]
82. Sulit L, Storfer-Isser A, Kirchner HL, Redline S. Различия в полисомнографических предикторах гипертонии и нарушенной толерантности к глюкозе. Спать. 2006; 29: 777–83. [PubMed] [Google Scholar]
83. Ding J, Nieto FJ, Beauchamp NJ, Jr., et al. Нарушение дыхания во сне и поражение белого вещества ствола головного мозга у пожилых людей. Спать. 2004; 27: 474–9.. [PubMed] [Google Scholar]
84. Gooneratne NS, Richards KC, Joffe M, et al. Нарушение дыхания во сне с чрезмерной дневной сонливостью является фактором риска смертности пожилых людей. Спать. 2011;34:435–42. [Бесплатная статья PMC] [PubMed] [Google Scholar]
85. Blackwell T, Yaffe K, Ancoli-Israel S, Redline S, et al. Ассоциации между архитектурой сна и нарушением дыхания и познания во сне у пожилых мужчин, живущих в сообществе: исследование остеопоротических переломов у мужчин. J Am Geriatr Soc. 2011;59: 2217–25. [Бесплатная статья PMC] [PubMed] [Google Scholar]
J Am Geriatr Soc. 2011;59: 2217–25. [Бесплатная статья PMC] [PubMed] [Google Scholar]
86. Bradley TD, Martinez D, Rutherford R, et al. Физиологические детерминанты ночной артериальной оксигенации у пациентов с обструктивным апноэ сна. J Appl Physiol. 1985; 59: 1364–8. [PubMed] [Google Scholar]
87. Peppard PE, Ward NR, Morrell MJ. Влияние ожирения на десатурацию кислорода при нарушениях дыхания во сне. Am J Respir Crit Care Med. 2009; 180:788–93. [Бесплатная статья PMC] [PubMed] [Google Scholar]
88. Centers for Medicare – Medicaid Services, «ЖК-дисплей для вспомогательных респираторных устройств (L11504, L5023, L11493)», Министерство здравоохранения и социальных служб США, (дата вступления в силу 2/4/2011) [Google Scholar]
89 Bradley TD, Logan AG, Kimoff RJ, et al. Постоянное положительное давление в дыхательных путях при центральном апноэ во сне и сердечной недостаточности. N Engl J Med. 2005; 353:2025–33. [PubMed] [Google Scholar]
90. Джавахери С. Влияние постоянного положительного давления в дыхательных путях на апноэ во сне и желудочковую возбудимость у пациентов с сердечной недостаточностью. Тираж. 2000;101:392–7. [PubMed] [Google Scholar]
Влияние постоянного положительного давления в дыхательных путях на апноэ во сне и желудочковую возбудимость у пациентов с сердечной недостаточностью. Тираж. 2000;101:392–7. [PubMed] [Google Scholar]
91. Sin DD, Logan AG, Fitzgerald FS, Liu PP, Bradley TD. Влияние постоянного положительного давления в дыхательных путях на сердечно-сосудистые исходы у пациентов с сердечной недостаточностью с дыханием Чейна-Стокса и без него. Тираж. 2000; 102:61–6. [PubMed] [Google Scholar]
92. Lanfranchi PA, Braghiroli A, Bosimini E, et al. Прогностическое значение ночного дыхания Чейна-Стокса при хронической сердечной недостаточности. Тираж. 1999; 99: 1435–40. [PubMed] [Академия Google]
93. Ryan CM, Floras JS, Logan AG, et al. Изменение типа апноэ сна у пациентов с сердечной недостаточностью в исследовании CANPAP. Eur Respir J. 2010; 35: 592–7. [PubMed] [Google Scholar]
94. Kushida CA, Littner MR, Morgenthaler TI, et al. Практические параметры для полисомнографии и родственных процедур: обновление за 2005 год. Сон. 2005; 28: 499–521. [PubMed] [Google Scholar]
Сон. 2005; 28: 499–521. [PubMed] [Google Scholar]
95. Loube DI, Gay PC, Strohl KP, Pack AI, White DP, Collop NA. Показания к лечению положительным давлением в дыхательных путях взрослых пациентов с обструктивным апноэ сна: консенсусное заявление. Грудь. 1999;115:863–6. [PubMed] [Google Scholar]
96. Берчфилд Р.И., Зикер Х.О., Хейман А. Изменения газов крови во время естественного сна и нарколепсии; корреляция с электроэнцефалографическими стадиями сна. Неврология. 1958; 8: 107–12. [PubMed] [Google Scholar]
97. Bristow JD, Honor AJ, Pickering TG, Sleight P. Сердечно-сосудистые и респираторные изменения во время сна у нормальных и гипертонических субъектов. Кардиовасц Рез. 1969; 3: 476–85. [PubMed] [Google Scholar]
98. Marcus CL, Omlin KJ, Basinki DJ, et al. Нормальные полисомнографические показатели для детей и подростков. Ам преподобный Респир Дис. 1992; 146 (5 ч. 1): 1235–9. [PubMed] [Google Scholar]
99. Улиэль С., Тауман Р., Гринфельд М., Сиван Ю. Нормальные полисомнографические показатели дыхания у детей и подростков. Грудь. 2004; 125:872–8. [PubMed] [Google Scholar]
Нормальные полисомнографические показатели дыхания у детей и подростков. Грудь. 2004; 125:872–8. [PubMed] [Google Scholar]
100. Montgomery-Downs HE, O’Brien LM, Gulliver TE, Gozal D. Полисомнографические характеристики у нормальных детей дошкольного и младшего школьного возраста. Педиатрия. 2006; 117: 741–53. [PubMed] [Google Scholar]
101. Мидгрен Б., Ханссон Л. Изменения чрескожного PCO2 во время сна у здоровых людей и у пациентов с хроническими респираторными заболеваниями. Eur J Respir Dis. 1987;71:388–94. [PubMed] [Google Scholar]
102. Morrell MJ, Harty HR, Adams L, et al. Изменения общего легочного сопротивления и PCO2 между бодрствованием и сном у здоровых людей. J Appl Physiol. 1995; 78: 1339–49. [PubMed] [Google Scholar]
103. Chin K, Hirai M, Kuriyama T, et al. Изменения артериального РСО2 в течение однократного ночного сна у больных с синдромом обструктивного апноэ сна. Интерн Мед. 1997; 36: 454–60. [PubMed] [Google Scholar]
104. Hanly PJ, Zuberi-Khokhar NS. Повышенная смертность, связанная с дыханием Чейна-Стокса у больных с застойной сердечной недостаточностью. Am J Respir Crit Care Med. 1996;153:272–6. [PubMed] [Google Scholar]
Повышенная смертность, связанная с дыханием Чейна-Стокса у больных с застойной сердечной недостаточностью. Am J Respir Crit Care Med. 1996;153:272–6. [PubMed] [Google Scholar]
105. Hall MJ, Xie A, Rutherford R, Ando S, Floras JS, Bradley TD. Длина цикла периодического дыхания у больных с сердечной недостаточностью и без нее. Am J Respir Crit Care Med. 1996; 154: 376–81. [PubMed] [Google Scholar]
106. Wedewardt J, Bitter T, Prinz C, Faber L, Horstkotte D, Oldenburg O. Дыхание Чейна-Стокса при сердечной недостаточности: длина цикла зависит от фракции выброса левого желудочка. Сон Мед. 2010;11:137–42. [PubMed] [Академия Google]
107. Siccoli MM, Valko PO, Hermann DM, Bassetti CL. Центральное периодическое дыхание во сне у 74 больных с ишемическим инсультом в остром периоде нейрогенных и кардиогенных факторов. Дж Нейрол. 2008; 255:1687–92. [PubMed] [Google Scholar]
108. Биттер Т., Фабер Л., Геринг Д., Лангер С., Хорсткотте Д., Ольденбург О. Нарушение дыхания во сне при сердечной недостаточности с нормальной фракцией выброса левого желудочка. Сердечная недостаточность Eur J. 2009; 11: 602–8. [PubMed] [Google Scholar]
Сердечная недостаточность Eur J. 2009; 11: 602–8. [PubMed] [Google Scholar]
109. Ткачова Р., Нируманд М., Лоренци-Фильо Г., Брэдли Т.Д. Ночной переход от обструктивного к центральному апноэ у пациентов с сердечной недостаточностью: роль PCO 2 и задержка кровообращения. Тираж. 2001; 103: 238–43. [PubMed] [Google Scholar]
110. Mared L, Cline C, Erhardt L, et al. Дыхание Чейна-Стокса у больных, госпитализированных по поводу сердечной недостаточности. Дыхание Рез. 2004 сен 20; 5:14. [Бесплатная статья PMC] [PubMed] [Google Scholar]
111. Amir O, Reisfeld D, Sberro H, et al. Влияние дыхания Чейна-Стокса на прогрессирующую систолическую сердечную недостаточность. Клин Кардиол. 2010;33:E8–12. [Бесплатная статья PMC] [PubMed] [Google Scholar]
112. Tapia IE, Karamessinis L, Bandla P, et al. Полисомнографические показатели у детей в период полового созревания: педиатрические и взрослые респираторные правила у подростков. Спать. 2008; 31: 1737–44. [Бесплатная статья PMC] [PubMed] [Google Scholar]
113. Ramanathan R, Corwin MJ, Hunt CE, et al. Кардиореспираторные события, зарегистрированные на домашних мониторах: сравнение здоровых младенцев с детьми с повышенным риском СВДС. ДЖАМА. 2001; 285:2199–207. [PubMed] [Google Scholar]
Ramanathan R, Corwin MJ, Hunt CE, et al. Кардиореспираторные события, зарегистрированные на домашних мониторах: сравнение здоровых младенцев с детьми с повышенным риском СВДС. ДЖАМА. 2001; 285:2199–207. [PubMed] [Google Scholar]
114. Kelly DH, Stellwagen LM, Kaitz E, Shannon DC. Апноэ и периодическое дыхание у нормальных доношенных детей в течение первых двенадцати месяцев. Педиатр Пульмонол. 1985;1:215–9. [PubMed] [Google Scholar]
получать смс — Googlesuche
AlleBilderBücherNewsMapsVideosShopping
suchoptionen
Tipp: Begrenze diesuche auf deutschsprachige Ergebnisse. Du kannst deinesuchsprache in den Einstellungen ändern.
Прием СМС онлайн | Временный номер телефона
receive-smss.com
receive-smss.com — это бесплатный веб-сайт для получения SMS и голосовой почты в Интернете. Вы можете использовать его из всех стран, а также для Gmail, Facebook, Linked и других.
+16465780322 США · ID +447940406246 · +212770540034 Марокко
Прием СМС онлайн БЕСПЛАТНО — Великобритания,Румыния,США,Испания,Франция . ..
..
Receive-sms-online.info
3 БЕСПЛАТНО, без регистрации и без использования личного номера телефона. Номера из Великобритании, Румынии, США, Испании …
(2023 Best) Kostenlos СМС онлайн empfangen | Temporäre …
de.mytempsms.com
Бессрочные бесплатные SMS онлайн empfangen. Ohne Registrierung gefälschtevirtelle Temporäre Einweg-Telefonnummer für den Bestätigungscode für China, USA, …
AnonymSMS: получение SMS онлайн 24 часа в сутки, 7 дней в неделю, безопасная проверка
anonymsms.com
AnonymSMS — это абсолютно бесплатный онлайн-сервис, с помощью которого вы можете получать SMS-сообщения онлайн без необходимости вводить свой номер мобильного телефона.
Прием SMS онлайн — Франция, Германия, Румыния, Испания, США …
sms-receive.net
SMS-Receive.net — это веб-сайт, который содержит виртуальные телефонные номера и реальные телефонные номера, сохраненные на SIM-карте открытки. Веб-сайт предоставляет пользователям бесплатный сервис с …
Веб-сайт предоставляет пользователям бесплатный сервис с …
Прием СМС онлайн | Временный номер телефона | Получение SMS бесплатно
receive-sms.cc
Получение смс онлайн (receive-sms.cc) обеспечивает получение смс онлайн, временный номер телефона, бесплатный виртуальный номер телефона, получение смс онлайн бесплатно.
Временные номера телефонов | Прием СМС онлайн
sms24.me
Без регистрации. Получайте СМС онлайн БЕСПЛАТНО на наши одноразовые/временные номера из США, Канады, Великобритании, России, Украины, Израиля и других стран.
Onlinesim — онлайн телефонный сервис для приема виртуальных SMS на виртуальные …
onlinesim.io
Онлайн сервис для приема телефонных сообщений на виртуальные номера ✓ Используйте виртуальный номер для получения SMS или ✓ Арендуйте их для получения кодов активации через …
Временный и одноразовый телефон ▷ Прием смс онлайн новый …
online-sms.
